
Алексей Садов
Заболевания позвоночника. Карманный справочник
Головной мозг
В головном мозге различают серое вещество и белое вещество. Серое вещество – это скопление нервных клеток, которое находится в коре головного мозга. Каждый участок коры представляет собой нервный центр, который контролирует ту или иную функцию организма.
От нервных центров по основному отростку (аксону) идут сигналы к каждой клетке и каждому органу тела, заставляя их путем электрической стимуляции выполнять определенные функции. Нервные центры состоят из сотен и даже тысяч нервных клеток. Соответственно существует такое же количество аксонов. Они собираются в пучки (так называемые тракты), которые, соединяясь вместе, образуют общий «кабель» – спинной мозг.
Спинной мозг
Это длинный, несколько сплющенный цилиндрический тяж, который вверху является продолжением продолговатого мозга, а внизу заканчивается коническим заострением на уровне 2-го поясничного позвонка.
Длина спинного мозга у женщин достигает 42 см, у мужчин – 45 см. Говоря современным языком, головной мозг – это процессор, а спинной мозг – кабель, дающий возможность управления и обратной связи.
Чтобы сигналы от центров головного мозга дошли до определенных структур тела или органов, необходимо распределение аксонов по ходу следования основного «кабеля».
Поэтому весь спинной мозг состоит из 31 сегмента – 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчикового. Через конкретный сегмент головной мозг распределяет электрические сигналы на определенную структуру тела или орган.
Все сегменты устроены одинаково. Они состоят из серого и белого вещества, как и головной мозг. Серое вещество, т. е. нервные клетки, находится в центре и по форме напоминает крылья бабочки или букву Н (рис. 6). Вокруг нервных клеток проходят пучки, или тракты, аксонов, имеющих белый цвет.

Рис. 6. Два сегмента спинного мозга
От нервных клеток спинного мозга, т. е. от правой и левой половины каждого сегмента, парами отходят основные отростки-аксоны, из которых образуются левый и правый нервы сегмента. Поперечный отрезок спинного мозга и связанные с ним правые и левые спинномозговые нервы, через которые головной мозг контролирует определенный участок тела, называется нервным сегментом (рис. 7).

Рис 7. Нервный сегмент
В пределах одного сегмента замыкается короткая рефлекторная дуга. Это промежуточное связующее звено между головным мозгом и телом.
В одном нервном корешке можно насчитать от 1,5 до 2 тысяч аксонов. И если от спинного мозга отходит 31 пара нервных корешков, можно подсчитать, через какое количество «проводков» головной мозг контролирует весь организм.
На сегодняшний день известно, через какой конкретно сегмент спинного мозга головной мозг контролирует ту или иную часть тела или органа.
Глава 2. Распространенные болезни позвоночника
Остеохондроз
Остеохондроз, он же радикулит, он же прострел, он же отложение солей… Именно остеохондроз (заболевание хряща межпозвонкового диска) является причиной боли в спине в 80 % случаев.
Термин osteochondrosis (остеохондроз) образован из двух греческих слов – osteon (кость) + chondros (хрящ). Вы уже понимаете, что этот термин отражает строение позвоночника, который состоит из позвонков и межпозвоночных дисков.
Развитие остеохондроза начинается с поражения ядра, которое и обеспечивает эластические свойства межпозвоночных дисков. За счет его высыхания происходит снижение высоты межпозвонкового диска и увеличение нагрузки на фиброзное кольцо, что в свою очередь приводит к его «растрескиванию».
Тогда и появляются первые симптомы заболевания, называемые в народе прострелами, периодические боли, дискомфорт. К сожалению, на эти болезненные симптомы мало кто обращает внимание, надеясь, что «все само рассосется». Лечебные мероприятия в таких случаях могут быстро возвратить здоровье. Но при увеличении дегенеративных изменений в диске, неблагоприятных жизненных ситуациях (стресс, подъем тяжестей, длительное вынужденное положение тела, резкие движения, переохлаждение) происходит ухудшение состояния.
Затем возможно постепенное разрушение фиброзного кольца, приводящее к протрузии ядра. В дальнейшем это может спровоцировать возникновение грыжи (подробнее о ней рассказано в следующем разделе).
Обратите внимание на свое состояние, если боль в спине:
• усиливается при кашле и чихании;
• мешает спать;
• сопровождается потерей контроля над процессами мочеиспускания.
Заметив у себя вышеперечисленные симптомы, срочно обращайтесь к врачу.
Существует множество способов лечения остеохондроза. К консервативным методам можно отнести мануальную терапию, иглорефлексотерапию, инфильтрационную терапию, физиотерапию, тракционную терапию, психотерапию, прием лекарственных препаратов и лечебную гимнастику. Положительного эффекта действительно можно добиться, однако если в течение 6 месяцев вышеуказанные способы лечения не принесли результатов, скорее всего, вам предстоит операция.
Кто находится в группе риска по данному заболеванию? Итак, прежде всего это:
• спортсмены;
• люди, ведущие малоподвижный образ жизни;
• люди, занимающиеся тяжелым физическим трудом;
• садоводы и дачники;
• беременные женщины;
• люди пожилого возраста.
Какие неблагоприятные факторы могут обострить остеохондроз? К главным следует отнести:
• травмы;
• переохлаждение;
• сквозняки;
• сильные физические нагрузки.
Межпозвонковая грыжа
Грыжи межпозвоночных дисков (грыжи позвоночника) являются самыми тяжелыми и частыми осложнениями остеохондроза.
Кроме того, грыжа может сформироваться в результате разрыва фиброзного кольца при резком увеличении давления внутри диска. Причиной разрыва становится травматическое воздействие на позвоночник при ударах, падениях, переломах, подъеме тяжестей.
Что же представляет собой это заболевание?
Грыжа межпозвоночного диска – это разрыв фиброзного кольца межпозвоночного диска, через который, уступая давлению, выпячивается фрагмент студенистого ядра. Понять механизм образования грыж поможет рис. 8.
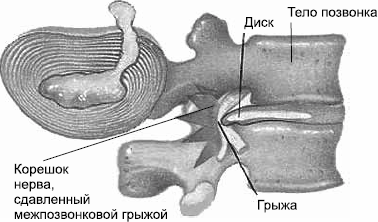
Рис. 8. Грыжа межпозвонковая
В большинстве случаев это заболевание встречается у лиц 25–45 лет и очень редко в детском возрасте.
Стадии формирования грыжи
Первая стадия формирования грыжи получила название протрузии межпозвоночного диска, во время которой травмируются внутренние волокна фиброзного кольца, но без разрыва внешней оболочки, удерживающей студенистое ядро в своих границах.
Вторая стадия формирования грыжи – энтрузия (выход) межпозвоночного диска, во время которой имеет место повреждение и внутренних и наружных волокон фиброзного кольца диска с выходом пульпозного ядра в полость спинномозгового канала, т. е. за пределы фиброзного кольца.
Считается, что на этом этапе процесс формирования межпозвоночной грыжи закончен. Чем она грозит?
Главная опасность заключается в возможности сужения позвоночного канала и, как следствие, сильного сдавливания нервных корешков и оболочки спинного мозга. Это, в свою очередь, может вызвать воспаление и отек окружающих тканей. Человек чувствует сильную боль в области локализации межпозвоночной грыжи и по ходу прохождения нервных окончаний. Чаще всего грыжа проявляется в поясничном отделе позвоночника.
Некоторое время заболевание может протекать бессимптомно, ничем себя не проявляя, но постепенно происходит сдавление соответствующей части спинного мозга, нервных корешков и кровеносных сосудов, обеспечивающих питание суставов, и начинает развиваться симптоматика болезни. Ведь шила в мешке не утаишь. Образующаяся позвоночная грыжа давит на корень нерва в месте его выхода из спинномозгового канала и вызывает воспаление, сопровождающееся отеком. Это объясняет, почему потеря чувствительности и болезненные ощущения возникают не сразу после начала болезни.
Клиническая картина
Для того чтобы правильно понять и оценить происходящие в организме патологические процессы, их нужно классифицировать. Поэтому скажем несколько слов о классификации межпозвонковых грыж.
Если коротко, то в медицинской литературе обычно выделяют межпозвонковую грыжу шейного и грудного отделов позвоночника, а также грыжу пояснично-крестцового отдела.
В принципе механизмы их образования одинаковы, поэтому расписывать подробности возникновения большой необходимости нет. Но есть, как и везде, нюансы. Например, почему в одном отделе позвоночника грыжи образуются чаще (или реже), чем в другом?
Межпозвоночная грыжа шейного отдела позвоночника встречается редко, что связано с особенностями его строения. Дело в том, что шейный отдел представлен семью шейными позвонками, а межпозвоночные диски начинаются с 3-го межпозвоночного промежутка, обеспечивая вместе с дугоотросчатыми суставами позвонков сгибание и разгибание шеи, а также боковые наклоны с достаточно большой амплитудой.
Поперечные отростки шейных позвонков имеют отверстия. Располагаясь одно над другим, они образуют канал, в котором проходят позвоночная артерия, вена и симпатический нерв, берущий начало от шейного грудного ганглия. Задняя продольная связка – широкая, а высота межпозвоночных дисков здесь сравнительно небольшая. В шейном отделе, в отличие от поясничного, задняя продольная связка слабее в центральной зоне. Поэтому выпячивание, ведущее к грыже межпозвоночного диска, может происходить не только в заднебоковом, но и в заднем направлении.
Эти анатомо-физиологические особенности строения шейного отдела позвоночника делают его очень подвижным и в то же время достаточно защищенным в отличие от того же поясничного отдела.
Грыжи шейных межпозвоночных дисков обычно возникают после травмы (иногда спустя значительное время) на фоне сопутствующего дегенеративно-дистрофического процесса.
Симптомы заболевания зависят от места межпозвоночной грыжи в позвоночнике.
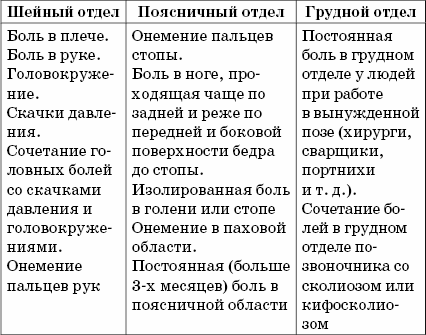
При грыже диска в шейном отделе в первую очередь нарушается мозговое кровообращение. В результате те отделы мозга, которые отвечают за координацию движений, не получают достаточного количества кислорода с кровью, что приводит к головокружениям, головным болям, нарушению памяти, шаткости походки. Но первый симптом межпозвоночной грыжи в шейном отделе позвоночника – боль, распространяющаяся от области шеи в руку и лопатку.
Характерны следующие особенности:
• вынужденное положение;
• усиление болевого синдрома при переходе из горизонтального положения в вертикальное;
• выраженные вегетативные расстройства.
Больным с межпозвоночной грыжей шейного отдела необходимо избегать резких поворотов и неудобных поз, рекомендуются тепловые и физиопроцедуры, массаж, ношение мягкого шейного корсета.
Межпозвоночные грыжи дисков грудного отдела позвоночника составляют менее 1 % всех случаев грыжи диска. Хронические боли в данном отделе обычно являются симптомами заболеваний сердца, органов дыхания, пищеварения.
В грудном отделе место образования межпозвоночной грыжи обычно находится в четырех нижних грудных дисках. При этом здесь чаще, чем в других отделах, развивается сдавливание спинного мозга из-за узости проходящего там отдела позвоночного канала.
Грыжа поясничного отдела позвоночника, как уже отмечалось, самая распространенная. Ее возникновению способствуют, прежде всего, особые условия функционирования указанного отдела – более высокие нагрузки на межпозвоночные диски в сравнении с другими отделами позвоночника.
Часто межпозвоночная грыжа образуется во время одновременного наклона и поворота в сторону, особенно если в руках находится тяжелый предмет. В этом положении межпозвонковые диски испытывают очень большую нагрузку, позвонки давят на одну сторону диска, ядро вынужденно смещается в противоположную сторону и нажимает на фиброзное кольцо.
Повышенная частота выпадения диска связана также и с анатомическими особенностями строения поясницы, прежде всего с бо́льшей, чем в других отделах, высотой межпозвоночных дисков.
Также в образовании грыж поясничного отдела виновата слабая и узкая продольная связка. Ее ширина между нижними поясничными позвонками составляет всего 1–4 мм, поэтому она не может оказать достаточного сопротивления грыжевому выпячиванию.
Перечисленные особенности строения нижнего поясничного отдела позвоночника и делают его особенно ранимым.
При возникновении грыжи меж позвонкового диска данного отдела появляется сильнейшая боль в пояснице. Больной утрачивает способность самостоятельно передвигаться. В течение недели болезненность уменьшается, но появляется стреляющая боль в ягодице, по задней или боковой поверхности ноги с иррадиацией (отдачей) в пальцы стопы. Снижаются или выпадают коленные и ахилловы рефлексы.
В отдельных случаях к симптомам межпозвоночной грыжи присоединяется расстройство в тазовых органах в виде задержек мочеиспускания или стула. Больной выбирает позу, приносящую меньшую боль, чаще человек предпочитает стоять, а не сидеть.
В случае прерывания связи основной части пульпозного ядра с вышедшим фрагментом происходит секвестрация (фрагментирование) выдавленной в спинномозговой канал части пульпозного ядра. В дальнейшем возможно частичное рассасывание с рубцеванием ткани в месте разрыва фиброзного кольца.
Очень важным является направление выпячивания. Если межпозвоночная грыжа вылезла вперед или в стороны, это может привести к нарушению работы некоторых органов и боли, но если грыжа выпячивается в сторону спинного мозга, внутрь канала, и повреждает его, последствия могут быть намного серьезнее, вплоть до летального исхода.
Если межпозвоночная грыжа затронула нервные отростки или корешки определенного сегмента позвоночника, это приводит к нарушению работы того органа, за который отвечает поврежденный сегмент.
Так, межпозвоночная грыжа в поясничном отделе чаще всего вызывает боль в ногах, грыжа в грудном отделе способствует нарушению работы органов дыхания, сердца и т. д., грыжа в шейном отделе может быть причиной головных болей и болей в руках.
Возможен и другой, но редкий вариант: вследствие выпячивания диска в одну сторону в противоположной стороне расстояние между позвонками уменьшается, что приводит к защемлению нервных отростков уже самими позвонками.
Подведем итог и перечислим тревожные симптомы, указывающие на возникновение грыжи в том или ином отделе позвоночника:
• локальные боли в пояснично-крестцовой области, усиливающиеся при нагрузке;
• боль, «отдающая» в ягодицу, по задней, заднее-наружной поверхности бедра и голени на стороне поражения;
• онемение и покалывание в области иннервации пораженных корешков, слабость в ноге;
• слабость и нарушение чувствительности в обеих ногах;
• нарушение функций тазовых органов – мочеиспускания, дефекации и потенции;
• постоянные боли в грудном отделе при работе в вынужденной позе;
• сочетание болей в грудном отделе позвоночника со сколиозом;
• боли, «отдающие» в плечо или руку;
• головокружение;
• подъемы артериального давления;
• сочетание головных болей с подъемами артериального давления и головокружением;
• онемение пальцев рук.







