
Alla Zelcer
Антипаразитарное очищение организма. Паразитология
Инфицирование человека происходит через оральное поступление яиц паразита. В кишечнике из яиц выходят личинки, которые в течение 2—4 недель достигают половозрелого состояния. После оплодотворения самка мигрирует к перианальной области, где откладывает яйца в складках кожи вокруг ануса. Для созревания яиц необходимы определённые условия: температура 34—36° C и высокая влажность, что обеспечивается перианальной зоной. Откладывание яиц происходит преимущественно ночью, в момент расслабления мышц анального сфинктера. После завершения кладки яиц жизненный цикл самки заканчивается, и её существование завершается. Общая продолжительность жизни остриц составляет около 30 дней.

Острицы
Пути передачи энтеробиоза
Энтеробиоз передаётся исключительно от человека к человеку, так как острицы (Enterobius vermicularis) паразитируют только в организме человека. Заражение от животных невозможно, так как они не являются хозяевами этих гельминтов. Одной из основных причин распространения заболевания является самозаражение. Самка острицы откладывает до 13 тысяч яиц, покрывая их липкой кислотой, которая вызывает интенсивный зуд в перианальной области.
При расчёсывании человек переносит яйца гельминтов под ногти и на кожу пальцев. Далее они могут попасть на постельное и нательное бельё, игрушки, бытовые предметы, увеличивая риск повторного заражения и распространения инфекции.
Энтеробиоз нередко распространяется в коллективе, особенно в детских учреждениях, а также в семье, если один из членов заражён. Высокая контактность способствует быстрому поражению других домочадцев. Наибольшая распространённость заболевания наблюдается у детей в возрасте 4—9 лет. В этом возрасте дети уже обладают определённой самостоятельностью в вопросах личной гигиены, однако их навыки ещё недостаточно развиты для полноценной защиты от заражения.
Клинические проявления энтеробиоза
Основным клиническим симптомом энтеробиоза является интенсивный зуд в перианальной области. Он возникает, как правило, через 12—14 дней после инфицирования, когда первые половозрелые самки остриц (Enterobius vermicularis) откладывают яйца. Зуд наиболее выражен в ночное время, что связано с биологическими особенностями паразитов.
При выраженном зуде интенсивное расчёсывание перианальной области может приводить к развитию перианального дерматита и присоединению вторичной бактериальной инфекции. Энтеробиоз у детей часто протекает латентно, и родители могут не замечать симптомов. В случаях, когда зуд является единственным проявлением, дети могут не осознавать его значимости и не сообщать о дискомфорте. Это затрудняет своевременную диагностику, а заболевание часто выявляется случайно при профилактических осмотрах.
Дополнительные симптомы энтеробиоза включают: расстройства стула (диарея, запоры); боли в животе, преимущественно в области пупка; аллергические реакции (крапивница, эритема); заболевания мочеполовой системы у девочек и женщин, связанные с миграцией паразитов в урогенитальный тракт.
Эти симптомы варьируют по интенсивности в зависимости от степени инвазии и возраста пациента.
Трихинеллёз: патогенез и жизненный цикл
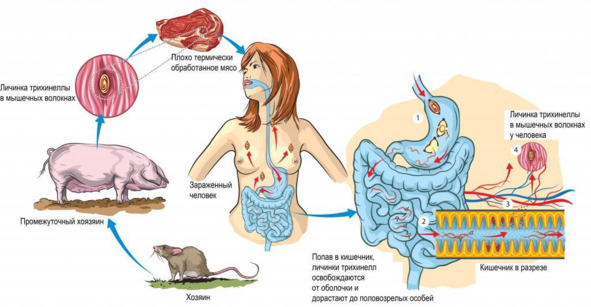
Возбудителем трихинеллёза является Trichinella spiralis. Заражение человека происходит при употреблении в пищу мяса, инфицированного личинками трихинеллы, таких как свинина или мясо диких животных (кабана, медведя, барсука и др.). В желудочно-кишечном тракте человека после переваривания мышечной ткани личинки освобождаются от защитных капсул.
Попадая в ткань ворсинок тонкой кишки, они быстро растут и развиваются. Через 80—90 часов после инфицирования половозрелые самки начинают производить личинки, которые с током крови и лимфы распространяются по всему организму. Места дальнейшей локализации и развития личинок – поперечно-полосатая мускулатура, особенно межрёберные мышцы, мышцы диафрагмы, языка, жевательные мышцы, мышцы глотки и глаз. Через 2—3 недели после инвазии личинки сворачиваются в спираль и инкапсулируются, что обеспечивает их защиту.
Со временем некоторые капсулы подвергаются кальцификации. Кишечная стадия жизненного цикла трихинеллы длится около двух месяцев, в то время как мышечные трихинеллы могут сохранять жизнеспособность в организме хозяина более 20 лет.
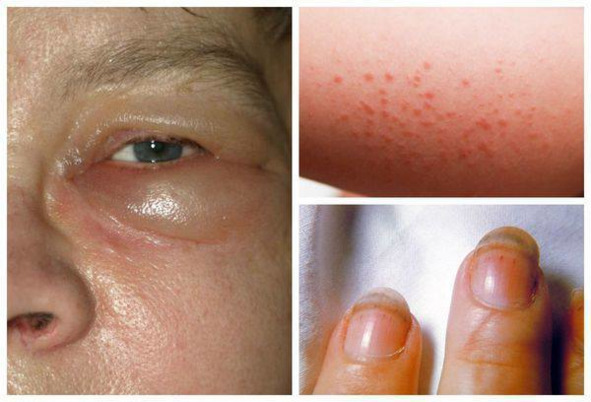
Проявление паразита на коже
Осложнения трихинеллёза
Тяжёлое течение заболевания может сопровождаться развитием следующих осложнений: Миокардит. Менингоэнцефалит. Тромбоз артерий и вен. Пневмония. Нефрит и другие патологические состояния.
Диагностика
Диагноз основывается на сочетании эпидемиологических данных (употребление термически необработанной свинины или мяса диких животных, случаи групповых заболеваний) и характерных клинических признаков (выраженная эозинофилия, отёк век, гипертермия, миалгия). Для лабораторного подтверждения используют серологические реакции (например, реакцию связывания комплемента, ИФА) с антигенами Trichinella spiralis. Окончательным подтверждением диагноза служит выявление личинок трихинелл или специфических воспалительных инфильтратов в биопсийных образцах поперечно-полосатых мышц (трапециевидной, дельтовидной, икроножной) или в остатках потреблённого мяса, ставшего источником инфекции.
Токсокароз
Возбудителем токсокароза является Toxocara canis – паразит, изначально обитающий в желудочно-кишечном тракте собак. В странах Северной Америки и Европы инфекция регистрируется у до 80% щенков и до 20% взрослых собак. Toxocara canis представляет собой круглого гельминта серовато-белого цвета, длиной от 5 до 20 см, внешне напоминающего аскариду. Половозрелые самки способны откладывать до 200 000 яиц ежедневно. Человек является случайным хозяином, так как не выделяет яйца во внешнюю среду и, следовательно, не участвует в поддержании жизненного цикла паразита. Патогенез и поражение органов
Проникновение личинок Toxocara canis в организм человека – это «ошибка в выборе хозяина», которая приводит к гибели паразита, но наносит значительный ущерб тканям и органам. Наиболее часто поражаются: Сердце, Лёгкие, Печень, Скелетные мышцы, Центральная нервная система, включая головной мозг.
При тяжелом течении заболевания личинки могут вызывать некроз тканей поражённых органов. Клинические формы токсокароза
Висцеральная форма: характеризуется системным поражением внутренних органов. Офтальмологическая форма: связана с локализацией личинок в структурах глаза, что может привести к значительному ухудшению зрения вплоть до его потери.
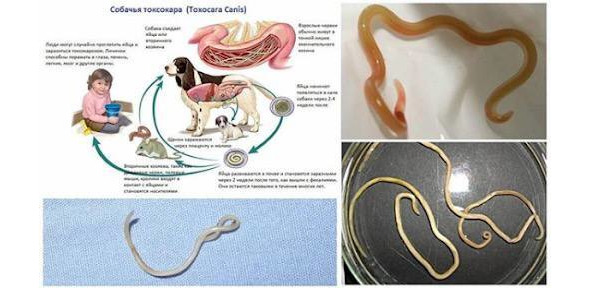
Токсокара
Клинические проявления токсокароза
Наиболее часто заболевание проявляется поражением внутренних органов и систем, сопровождающимся следующими симптомами: Лихорадка: может быть постоянной или эпизодической, связана с воспалительным ответом организма на миграцию личинок.
Аллергические реакции: включают аллергический бронхит, часто сопровождающийся астматическими проявлениями, особенно у детей. Пациенты могут испытывать одышку, приступы удушья, кашель, что напоминает клинику бронхиальной астмы. Гепатомегалия: увеличение печени, связанное с миграцией личинок и воспалительными изменениями в тканях органа. Лимфаденопатия: увеличение периферических лимфатических узлов как результат системного воспаления.
Эозинофилия: значительное увеличение уровня эозинофилов в крови, достигающее 70—80%, что является ключевым диагностическим критерием. Кожные проявления: кожный зуд, крапивница или сыпь, вызванные аллергическими реакциями организма на продукты обмена личинок. Респираторные нарушения: миграция личинок через легочную ткань приводит к образованию летучих эозинофильных инфильтратов, которые могут быть ошибочно приняты за туберкулез.
Неврологические симптомы: При локализации личинок в центральной нервной системе возможны: Психоэмоциональные расстройства, включая раздражительность, бессонницу, головные боли. Судороги, возникающие при значительном поражении головного мозга и развитии воспалительных реакций.
Офтальмологические осложнения: Поражение глаз при токсокарозе является одним из наиболее тяжелых проявлений болезни. Личинки токсокары, проникая в глазные ткани, вызывают серьезные нарушения, включая: Воспаление сосудистой оболочки глаза (увеит), которое может осложняться отслойкой сетчатки. Затуманивание зрения, прогрессирующее снижение его остроты вплоть до полной слепоты. Частичная или полная потеря глазного яблока. Согласно статистике, токсокароз является причиной от 35% до 85% случаев удаления глазного яблока у пациентов.
Сложности диагностики: Диагностика глазного токсокароза представляет значительные трудности. Часто ошибочно ставятся диагнозы онкологических заболеваний (например, ретинобластома). Это связано с отсутствием специфических симптомов и необходимостью проведения сложных лабораторных и инструментальных исследований, таких как серологические тесты и офтальмоскопия. Токсокароз представляет собой тяжелую патологию, требующую ранней диагностики и комплексного подхода к лечению.
Хламидия
Хламидии (лат. Chlamydia) представляют собой микроскопические внутриклеточные паразиты, обладающие высокой адаптивностью к условиям современного урбанизированного окружения. Они являются возбудителями хламидиоза – инфекционного заболевания, характеризующегося многообразием клинических проявлений.
Особенности паразита: Хламидии трудно диагностировать из-за их микроскопических размеров и уникальной способности к мимикрии: они могут существовать в двух формах – бактерии и вирусоподобной.
Внеклеточная форма: характеризуется устойчивостью к неблагоприятным условиям окружающей среды, что позволяет хламидии сохранять инфекционность. Внутриклеточная форма: паразит внедряется в клетку-хозяина, где вырабатывает специфические протективные белки, предотвращающие разрушение иммунной системой организма.
После проникновения внутрь клетки хламидия трансформируется из внеклеточной формы в внутриклеточную в течение нескольких часов. В клетке она активно размножается, формируя новые инфекционные элементы. Устойчивость к терапии: Хламидии обладают способностью формировать так называемые «персистирующие формы», что позволяет им выживать под воздействием антибиотиков.
В условиях неблагоприятной среды паразит переходит в состояние метаболической активности («спячки»), при которой процессы размножения замедляются. Этот механизм существенно затрудняет лечение, так как фармакологические средства становятся менее эффективными.
Заключение: Благодаря высокой адаптивности и способности к изменению формы существования, хламидии представляют серьезную угрозу, что делает раннюю диагностику и рациональную антибактериальную терапию крайне важными для предотвращения прогрессирования хламидиоза.
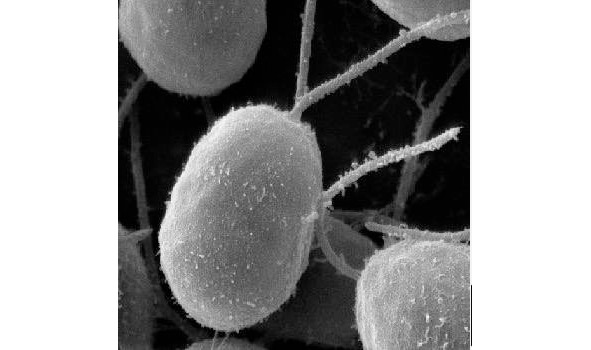
Хламидия под микроскопом
Некоторые люди ошибочно считают, что хламидиоз ограничивается поражением мочеполовой системы. Такое мнение связано с тем, что заболевание чаще всего передается половым путем, и первыми клиническими проявлениями становятся нарушения со стороны мочеполовых органов. Однако этот стереотип не отражает всей картины.
Пути заражения: Кроме полового пути передачи, существуют два других, не менее значимых способа инфицирования:
Контакт с птицами: Заражение возможно через контакт с дикими или домашними птицами, включая попугаев и канареек. Особенно уязвимы к респираторному хламидиозу маленькие дети. Нарушение гигиены: Отсутствие привычки мыть руки перед едой также может привести к инфицированию.
Риски для детей: Педиатры настоятельно рекомендуют ограничить контакт малышей с птицами, особенно в домашних условиях или сельской местности. Инфекция, передаваемая от птиц, может проявляться в виде респираторного хламидиоза, который на начальной стадии часто путают с обычной простудой.
Клинические проявления: Через две недели после заражения могут появиться следующие симптомы: отказ от еды, апатия или повышенная возбудимость; озноб, лихорадка, головная боль, головокружение; общая слабость, бессонница, тошнота, рвота, боли в животе и суставах; нарушения стула (запор или диарея); кожная сыпь в виде плотных узелков.
Со временем сухой кашель переходит в продуктивный, а воспалительный процесс распространяется с трахеи и бронхов на легкие. Это нередко приводит к развитию пневмонии. Вывод: Учитывая разнообразие путей передачи и серьезность осложнений, хламидиоз требует повышенного внимания, своевременной диагностики и адекватного лечения.
Стронгилоидоз
Стронгилоидоз – геогельминтоз, который вызывают кишечные угрицы, круглые черви рода стронгилоидов (Strongyloides).
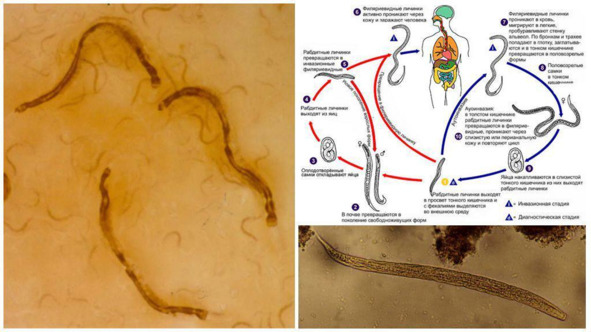
Проявление заражения
У большинства пациентов со стронгилоидозом клинические проявления отсутствуют. Однако при развитии симптоматики поражения могут затрагивать кожу, дыхательную и пищеварительную системы.
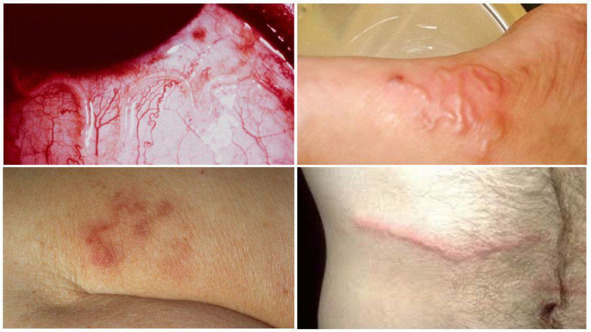
Кожные проявления
Аутоинфекция сопровождается высыпанием, вызванным миграцией личинок через кожу. Высыпания чаще всего локализуются в перианальной области. По мере продвижения личинок они могут распространяться на бедра и ягодицы, вызывая интенсивный зуд.
Симптомы со стороны дыхательной системы
При значительной инвазии возможны респираторные проявления, включая кашель и свистящее дыхание, обусловленные миграцией личинок через легкие.
Пищеварительные нарушения
Симптомы поражения желудочно-кишечного тракта могут включать: Абдоминальную боль; Диарею или периодическую тошноту и рвоту;
Потерю аппетита; Нарушение всасывания питательных веществ, что приводит к снижению массы тела.
При тяжелых формах заболевания ухудшение общего состояния может сочетаться с длительными и прогрессирующими проявлениями, требующими своевременной диагностики и лечения.
Гиперинфекционный синдром и диссеминированный стронгилоидоз
При гиперинфекционном синдроме у пациентов часто отмечаются тяжелые поражения дыхательной и/или пищеварительной систем.
Респираторные симптомы: выраженная одышка, кашель с примесью крови, прогрессирующая дыхательная недостаточность.
Пищеварительные проявления: кишечная непроходимость, желудочно-кишечное кровотечение, значительные нарушения всасывания питательных веществ (мальабсорбция).
При диссеминированной форме стронгилоидоза инвазия распространяется на другие органы, что может вызывать: Воспаление оболочек головного и спинного мозга (менингит); Абсцессы головного мозга; Гепатит и другие поражения органов.
Диагностика стронгилоидоза
Исследование кала: используется для выявления личинок Strongyloides stercoralis. При гиперинфекционном синдроме: Анализ мокроты для выявления паразитов; Рентгенография органов грудной клетки для оценки легочных изменений.
Своевременная диагностика и лечение являются ключевыми факторами для предотвращения осложнений, особенно у пациентов с иммунодефицитом.
Диагностика стронгилоидоза: серологические исследования и микроскопия
Для диагностики стронгилоидоза используют серологические методы, такие как определение антител к Strongyloides stercoralis в крови. Методы исследования: Микроскопическое исследование кала: Обнаружение личинок Strongyloides в образцах кала возможно, однако из-за низкой концентрации паразитов может потребоваться многократное исследование образцов.
Эндоскопическая биопсия: Для получения образцов тканей из тонкой кишки применяется эндоскопия. Врачи используют гибкий эндоскоп, вводимый через рот, для визуализации и точного взятия материала.
Дополнительные исследования при гиперинфекционном синдроме: Анализ мокроты на наличие личинок. Рентгенография органов грудной клетки для выявления легочных изменений, связанных с инфекцией.
Серологические исследования: Анализ крови на наличие антител к Strongyloides stercoralis. Антитела представляют собой специфические белки, вырабатываемые иммунной системой в ответ на паразитарную инвазию. Однако данный метод не позволяет отличить активную инфекцию от перенесенной ранее. Также возможна перекрестная реакция с другими нематодами.
Клинические данные: Часто отмечается эозинофилия – повышенное содержание эозинофилов в крови. Эозинофилы – это подтип лейкоцитов, участвующих в иммунном ответе на аллергические реакции, астму и гельминтные инвазии.
Своевременная диагностика стронгилоидоза важна для предотвращения прогрессирования заболевания, особенно у пациентов с ослабленной иммунной системой.
Трудности лечения стронгилоидоза
Терапия стронгилоидоза представляет собой значительную сложность, поскольку, в отличие от других гельминтозов, для успешного лечения требуется полное уничтожение паразитов.
Особенности диагностики после лечения: Контроль полного устранения Strongyloides stercoralis затрудняется из-за низкой концентрации паразитов в организме и нерегулярного выделения личинок. Одного отрицательного результата анализа испражнений недостаточно для подтверждения полного выздоровления. Исследования показывают, что одиночное исследование кала на наличие Strongyloides stercoralis может быть ложноотрицательным в почти 70% случаев подтвержденного стронгилоидоза.
Комплексный подход к диагностике и повторные анализы, включая серологические методы, необходимы для оценки эффективности лечения и исключения рецидива заболевания.
Дифиллоботриоз
Дифиллоботриоз – это биогельминтоз, вызванный заражением плоским ленточным гельминтом. Возбудителем заболевания является широкий лентец (Diphyllobothrium latum), который паразитирует в тонкой кишке человека. Длина взрослого паразита может достигать 10 метров, а продолжительность жизни в организме хозяина составляет до 20 лет.
Дифиллоботриоз часто протекает бессимптомно в течение длительного времени. Заподозрить наличие инфекции можно при обнаружении фрагментов стробилы паразита в каловых массах. При развитии клинической картины могут наблюдаться абдоминальная боль, гиперсаливация и тошнота.
Характерной особенностью дифиллоботриоза является развитие анемии, связанной с дефицитом витамина B12. Это обусловлено нарушением абсорбции витамина под воздействием токсинов, выделяемых Diphyllobothrium latum. Клинически B12-дефицитная анемия проявляется глосситом (воспалением языка), сопровождающимся чувством жжения.
Диагностика
Для постановки диагноза важен сбор эпидемиологического анамнеза (употребление недостаточно термически обработанной рыбы, проживание в эндемичных регионах) и учет клинической симптоматики (диспептический синдром, анемия). Лабораторные исследования выявляют: Эозинофилию, нейтропению, лимфоцитоз. Уменьшение количества эритроцитов и уровня гемоглобина. Снижение концентрации витамина B12 в сыворотке крови. Ускорение скорости оседания эритроцитов (СОЭ).
Основным методом лабораторной диагностики является исследование кала, при котором выявляют яйца Diphyllobothrium latum или обрывки стробилы. Дифиллоботриоз следует дифференцировать с другими заболеваниями, сопровождающимися анемией, такими как гемолитическая и гиперхромная анемии, анкилостомидоз и трихоцефалез. В некоторых случаях используется эндоскопия для визуализации паразита в просвете кишечника.
Лечение дифиллоботриоза
Терапию дифиллоботриоза начинают сразу после подтверждения диагноза. Пациентам рекомендуется полужидкая легкоусвояемая диета, назначаются препараты железа и фолиевой кислоты, а также парентеральное введение цианокобаламина для коррекции анемии. Специфическая антигельминтная терапия включает применение празиквантела или никлозамида.
В качестве альтернативных средств могут быть использованы растительные препараты, такие как экстракт мужского папоротника или отвар семян тыквы. После завершения курса дегельминтизации проводится двукратное контрольное исследование кала для выявления яиц гельминта. При их обнаружении назначается повторное лечение.
Тениаринхоз
Тениаринхоз – биогельминтоз, вызванный паразитированием бычьего цепня (Taeniarhynchus saginatus), плоского червя, локализующегося в тонком кишечнике. Паразит нарушает целостность слизистой оболочки кишечника и поглощает поступающие в организм питательные вещества. Длина гельминта может достигать 12 метров, а продолжительность жизни в организме человека – до 20 лет.
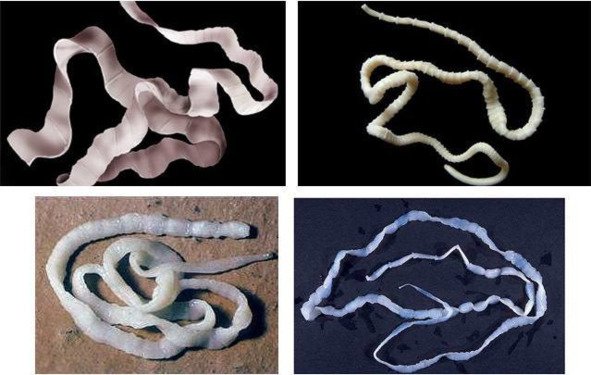
Клиническая картина тениаринхоза
Заболевание часто протекает бессимптомно. В некоторых случаях возможны аллергические реакции, диспепсические расстройства, изменения пищевых предпочтений, быстрое наступление чувства насыщения, повышенная утомляемость, головные боли, нарушения сна и другие неспецифические симптомы. Нередко пациенты замечают прохождение через анальное отверстие проглоттид (сегментов) бычьего цепня.
Тениаринхоз распространён повсеместно, преимущественно в регионах, где развито животноводство и традиционно употребляется недостаточно термически обработанное мясо. Симптомы: Пациенты с тениаринхозом могут жаловаться на интенсивные абдоминальные боли различной локализации. Наблюдаются также дискомфорт и болезненность в области анального отверстия, обусловленные механическим раздражением кожи при выходе проглоттид через задний проход.
Диспепсические проявления при тениаринхозе
Тениаринхоз характеризуется следующими симптомами: Частая тошнота; Снижение аппетита или, напротив, эпизоды выраженного голода; Урчание в животе; Метеоризм; Периодически возникающие диареи.
У ряда пациентов отмечаются общие симптомы, такие как недомогание, нарушения сна (бессонница), повышенная раздражительность и, в редких случаях, судорожные приступы.
Осложнения
Тениаринхоз представляет серьёзную угрозу для здоровья и может приводить к развитию тяжёлых осложнений. Среди них: Аппендицит; Обтурационная желтуха; Кишечная непроходимость.
Эти состояния являются жизнеугрожающими и требуют немедленного медицинского вмешательства, включая хирургическое лечение.
Эхинококкоз
Эхинококкоз – биогельминтоз, который развивается из-за заражения эхинококком (Echinococcus granulosus). Это ленточный червь, который паразитирует во внутренних органах, чаще печени.
Его размеры небольшие – от 2 до 11 мм, но в поражённых органах вокруг червя образуются кисты диаметром 5—20 см.
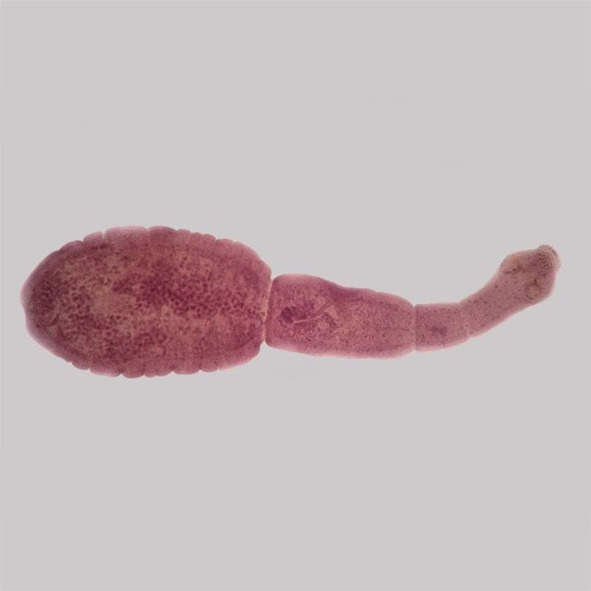
паразит под микроскопом
Они возникают из-за того, что эхинококк окружает себя плотной оболочкой, проницаемой для жидкой части крови и тканевой жидкости: с ними паразит получает питательные вещества.

Поражение печени (был обнаружен при удалении поликистоза в печени)
Клинические проявления эхинококкоза
Симптомы эхинококкоза обычно развиваются медленно и часто остаются незаметными на ранних стадиях. На начальных этапах возможны: Слабость; Эпизодические головные боли; Нарушения стула; Кожные высыпания.
С прогрессированием заболевания возможно развитие нагноения кист или их разрыв, что сопровождается серьёзными осложнениями. Особенности альвеолярного эхинококкоза
Для альвеолярного эхинококкоза характерен длительный бессимптомный инкубационный период (5—15 лет), после чего заболевание проявляется медленным формированием первичного опухолеподобного очага, преимущественно в печени.
Клинические признаки: Потеря массы тела; Боли в области живота; Общее недомогание; Симптомы печёночной недостаточности.
Диссеминация и осложнения
При диссеминации личинок через кровеносную и лимфатическую системы возможно образование метастазов в соседних органах (например, селезёнке) или отдалённых структурах (например, лёгких или головном мозге). Прогноз
Без своевременного лечения альвеолярный эхинококкоз прогрессирует, приводя к тяжёлым осложнениям и смертельному исходу.
Лечение
Терапия как кистозного, так и альвеолярного эхинококкоза представляет собой сложный и дорогостоящий процесс, включающий хирургические вмешательства и/или длительную антигельминтную терапию.
Подходы к лечению кистозного эхинококкоза
Выделяют четыре основных метода: Чрескожное лечение гидатидных кист методом ПАИР (пункция, аспирация, инъекция, реаспирация);
Хирургическое удаление кист; Антигельминтная терапия (препараты на основе бензимидазолов, таких какальбендазол);
Динамическое наблюдение.
Выбор метода лечения зависит от результатов ультразвукового исследования, стадии развития кисты, доступности медицинской инфраструктуры и квалификации медицинского персонала. Лечение альвеолярного эхинококкоза
Ранняя диагностика и радикальное хирургическое вмешательство остаются основой терапии. Хирургическое лечение проводится по принципам онкологической хирургии, с полной резекцией поражённых тканей. После операции обязательно назначение длительного курса антигельминтной терапии альбендазолом для профилактики рецидива. При ограниченном поражении органов радикальная операция может обеспечить полное излечение. В поздних стадиях заболевания хирургическое вмешательство носит паллиативный характер, направленный на снижение тяжести симптомов.
Проблемы поздней диагностики
У большинства пациентов альвеолярный эхинококкоз диагностируется на поздних стадиях, что существенно снижает эффективность лечения. Если паллиативная операция не сопровождается полноценной антигельминтной терапией, риск рецидива заболевания остаётся высоким.
Альвеолярный эхинококкоз (альвеококкоз) – биогельминтоз, который вызывает небольшой ленточный червь альвеококк (Alveococcus multilocularis). Его длина всего 4 мм. Паразит приводит к развитию кистозных образований в печени, их врастанию в окружающие ткани и появлению вторичных кист в других органах. Из-за этого бывает трудно отличить альвеококкоз от злокачественных опухолей.
Особенности симптоматики и профилактики альвеолярного эхинококкоза
Симптоматика
Клиническая картина альвеолярного эхинококкоза, как и при других гельминтозах, часто маловыражена и неспецифична, что затрудняет раннюю диагностику.
Профилактика и контроль
Профилактика альвеолярного эхинококкоза и меры по его ликвидации представляют значительную сложность из-за участия диких животных в цикле развития паразита как окончательных, так и промежуточных хозяев.
Домашние животные: Регулярная дегельминтизация плотоядных домашних животных, имеющих контакт с дикими грызунами, может существенно снизить риск заражения человека.
Дикие животные: Исследования, проведённые в странах Европы и Японии, показали, что использование антигельминтных приманок для дегельминтизации диких и бродячих животных, выполняющих роль окончательных хозяев, способствует значительному снижению распространённости паразита.
Эффективность других мер: Отлов лисиц и бродячих собак для контроля их численности демонстрирует низкую эффективность в борьбе с заболеванием. Устойчивость таких мероприятий и их экономическая эффективность остаются спорными.
Комплексный подход, включающий контроль популяций животных, использование антигельминтных препаратов и санитарно-просветительскую работу среди населения, может улучшить ситуацию и снизить распространённость альвеолярного эхинококкоза.
Лямблиоз: основные характеристики
Лямблиоз – это инфекционное заболевание, вызванное простейшими микроорганизмами из типа простейшие и класса жгутиковые – лямблиями (Giardia lamblia). Биология возбудителя
Лямблии паразитируют преимущественно в отделах верхнего отдела тонкой кишки, включая двенадцатиперстную кишку. В этих зонах они активно размножаются и оказывают патогенное воздействие.
Источники инфекции
Резервуары паразита: Носителями лямблий являются различные животные: крысы, мыши, кошки, собаки и другие виды. Основной источник заражения человека: Наибольшую эпидемиологическую значимость имеет человек, заражённый лямблиозом, который выделяет цисты паразита и способствует их распространению.
Таким образом, заболевание характеризуется антропозоонозным механизмом передачи инфекции и требует повышенного внимания к санитарно-гигиеническим мерам для профилактики.

Путь заражения
Клинические и эпидемиологические аспекты лямблиоза
Инвазия лямблиями может вызывать функциональные расстройства тонкого кишечника, однако в значительном числе случаев заболевание протекает бессимптомно. Согласно рекомендациям ВОЗ, диагноз лямблиоза подтверждается при обнаружении лямблий в организме, независимо от наличия клинических проявлений.
Эпидемиология
Распространённость лямблиоза коррелирует с уровнем санитарно-гигиенической культуры. В странах Европы уровень инфицирования составляет 3—5%, причем среди детей показатели заражения вдвое выше, чем у взрослых. Это обусловлено несоблюдением гигиенических правил в детском возрасте.
Пути передачи и формы существования
Механизм передачи: фекально-оральный. Лямблии выводятся из организма с фекалиями и попадают в организм человека через рот с загрязнённой пищей или водой. Формы лямблий: Вегетативная форма – активная стадия, в которой микроорганизм питается и растёт. Цисты – форма, покрытая защитной оболочкой, способная сохранять жизнеспособность во внешней среде.
Примечание: Вегетативные формы лямблий неустойчивы вне организма хозяина и быстро погибают, тогда как цисты демонстрируют значительную устойчивость в окружающей среде.
Механизм заражения и жизненный цикл лямблий
Для заражения лямблиями достаточно проникновения в организм 10—100 цист. Цисты могут присутствовать в почве, воде (включая проточную и родниковую), а также переноситься насекомыми, например мухами. Уничтожение цист возможно при температуре ниже 13° C или кипячении.
Жизненный цикл лямблий: Инфицирование: Попавшая в организм циста достигает двенадцатиперстной кишки, где под воздействием желудочно-кишечных ферментов её оболочка растворяется. Из одной цисты формируются две вегетативные формы.
Паразитирование в кишечнике: Вегетативные формы прикрепляются к ворсинкам слизистой оболочки тонкого кишечника. Они предполагаемо питаются продуктами пристеночного пищеварения. Размножение осуществляется путём бинарного деления, причём каждые 9—12 часов численность паразитов удваивается.
Образование цист: При попадании в толстую кишку лямблии трансформируются в цисты. Цисты выводятся из организма вместе с фекалиями, готовые к дальнейшему заражению нового хозяина.
Клинические проявления лямблиоза
Количество лямблий может достигать миллиона на 1 см² слизистой оболочки кишечника. Эти паразиты: Механически повреждают слизистую оболочку кишечника. Раздражают нервныеокончания. Нарушают процессы всасывания питательных веществ.
В результате развивается воспалительная реакция. Продукты метаболизма лямблий способны вызывать аллергические реакции. Формы и симптомы заболевания: Острая форма: Симптоматика обычно проявляется через 1—3 недели после заражения и может включать: Нарушение функций желудочно-кишечного тракта. Аллергические проявления.
Хроническая форма: При длительном течении возможно чередование обострений и ремиссий, что затрудняет диагностику.

Проявление на коже
Клинические проявления и диагностика лямблиоза
Наиболее частой формой проявления лямблиоза является дисфункция желудочно-кишечного тракта. В некоторых случаях заболевание может вызывать нарушения работы желчного пузыря, включая застой желчи. При хроническом течении, особенно у детей, нередко развиваются невротические расстройства, что связано с интоксикацией организма продуктами метаболизма паразитов.







