
Елена Смирнова
Эффективное лечение спины и суставов
Добавочный скелет
Крупные суставы верхней конечности представлены на рисунке 10.
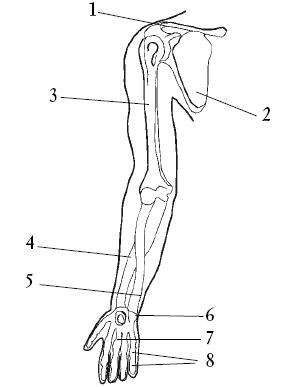
Рис. 10. Скелет верхней конечности: 1 – ключица; 2 – лопатка; 3 – плечевая кость; 4 – лучевая кость; 5 – локтевая кость; 6 – запястье; 7 – пястные кости; 8 – фаланги пальцев
Плечевая кость относится к длинным трубчатым костям. Через локтевой сустав она соединяется с предплечьем. В состав предплечья входят две кости: локтевая и лучевая. Локтевая кость на предплечье расположена на одной стороне с мизинцем, а лучевая кость – на одной стороне с большим пальцем.
Кисть имеет ладонную и тыльную поверхности. В скелете кисти выделяют кости запястья, пястные кости и кости фаланг пальцев. Костная основа кисти состоит из 27 костей.
Плечевой сустав Руки в плечевом суставе (рис. 11) имеют высокую подвижность, так как его конгруэнтность незначительна, капсула сустава тонкая и свободная, а связок почти нет. Поэтому здесь возможны частые (называемые привычными) вывихи и повреждения.
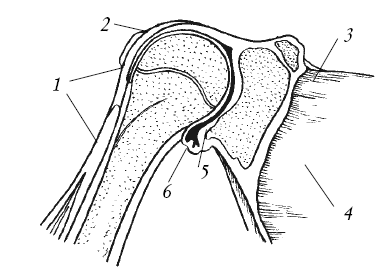
Рис. 11. Плечевой сустав (продольный разрез): 1 – сухожилие длинной головки двуглавой мышцы плеча; 2, 6 – суставная сумка; 3 – верхняя поперечная связка лопатки; 4 – лопатка; 5 – суставная впадина лопатки
Плечевой сустав – трехосный шаровидный сустав, образованный головкой плечевой кости и суставной впадиной латерального конца ости лопатки. Сустав укрепляется клювовидно-плечевой связкой и мышцами. Движения в суставе возможны вокруг трех осей: сгибания (поднятия руки вперед до горизонтального уровня) и разгибания, отведения (до горизонтального уровня) и приведения, вращения всей конечности. В отведении и сгибании плеча выше горизонтального уровня участвует также грудино-ключичный сустав.
Локтевой сустав Локтевой сустав (рис. 12) сложный, состоящий из плечелоктевого, плечелучевого и проксимального лучелоктевого суставов. Движение в нем осуществляется вокруг двух осей: сгибания, разгибания и вращения предплечья.
Крупные суставы нижней конечности представлены на рисунке 13.
Скелет свободной нижней конечности образован бедренной костью, надколенником, костями голени (большеберцовой и малоберцовой костями) и стопой.
Кости стопы разделяют на кости предплюсны, плюсны и кости фаланг пальцев. Скелет стопы имеет особенности, зависящие от ее роли как части опорного аппарата при вертикальном положении. Кости стопы образуют один поперечный и пять продольных сводов, обращенных вогнутостью к подошве, а выпуклостью – в тыльную сторону. Наружный край стопы стоит ниже, почти касаясь поверхности опоры, и называется опорным сводом.
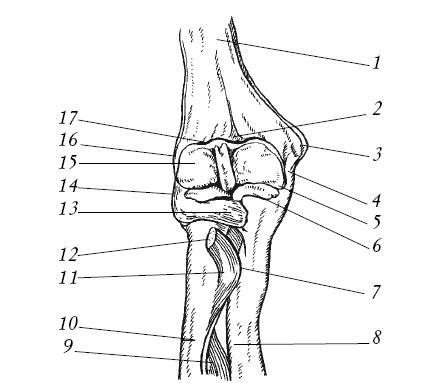
Рис. 12. Локтевой сустав: 1 – плечевая кость; 2 – венечная ямка; 3 – медиальный надмыщелок; 4, 13, 14 – связки; 5 – блок плечевой кости; 6 – венечный отросток; 7 – бугристость локтевой кости; 8 – локтевая кость; 9 – межкостная мембрана предплечья; 10 – лучевая кость; 11 – бугристость лучевой кости; 12 – сухожилие двуглавой мышцы плеча; 15 – головка плечевой кости; 16 – латеральный надмыщелок; 17 – лучевая ямка
Внутренний край приподнят и открыт с медиальной стороны. Это рессорный свод. Подобное строение стопы смягчает толчки и обеспечивает эластичность ходьбы. Поперечный свод расположен на уровне наивысших точек пяти продольных сводов. Уменьшение выраженности сводов стопы называется плоскостопием.
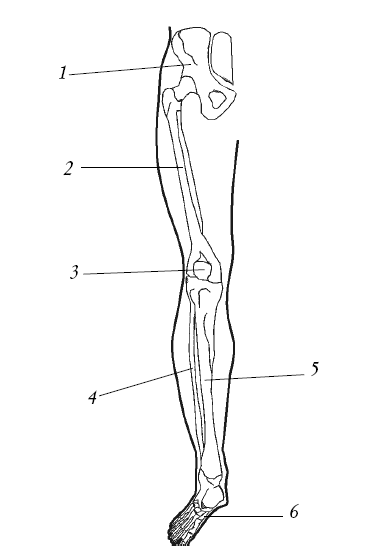
Рис. 13. Скелет нижней конечности: 1 – тазовая кость; 2 – бедренная кость; 3 – надколенник; 4 – малоберцовая кость; 5 – большеберцовая кость; 6 – кости стопы
Тазобедренный сустав представлен на рисунке 14.
Тазобедренный сустав образован вертлужной впадиной тазовой кости и головкой бедренной кости. Внутри полости тазобедренного сустава находится связка головки бедра. Она играет роль амортизатора при движении.
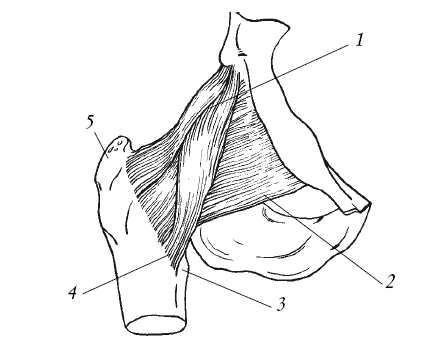
Рис. 14. Тазобедренный сустав и укрепляющие его связки: 1 – подвздошно-бедренная связка; 2 – лобково-бедренная связка; 3 – малый вертел; 4 – межвертельная линия; 5 – большой вертел
Движения в тазобедренном суставе происходят вокруг трех осей: сгибания и разгибания, приведения и отведения, вращения внутрь и наружу.
Коленный сустав образован тремя костями: бедренной, большеберцовой и надколенником (в народе называемым коленной чашечкой). Суставные поверхности большеберцовой и бедренной костей дополнены внутрисуставными хрящами: полулунными медиальными и латеральными менисками. Мениски, являясь эластичными образованиями, амортизируют сотрясения, передающиеся от стопы по длине конечности при ходьбе, беге и прыжках.
Внутри полости сустава проходят передняя и задняя крестообразные связки, соединяющие бедренную и большеберцовую кости. Они еще больше укрепляют сустав.
Коленный сустав – сложный блоковидно-вращательный сустав. Движения в нем следующие: сгибание и разгибание голени и, кроме этого, незначительные вращательные движения голени вокруг оси. Последнее движение возможно при полусогнутом колене.
Голеностопный сустав образован обеими костями голени и таранной костью стопы. Сустав укреплен связками, идущими со всех сторон от костей голени к таранной, ладьевидной и пяточным костям. По форме суставных поверхностей сустав относится к блоковидным. Производимые в суставе движения – сгибание и разгибание стопы, небольшие движения в стороны (отведение и приведение) – возможны при сильном подошвенном сгибании.
Боль в спине: когда она проявляется
Травматические заболевания
Повреждения позвоночника
Повреждения позвоночника относятся к тяжелым травмам, которые приводят к длительной нетрудоспособности и стойкой инвалидности. Наиболее частыми причинами повреждения позвоночника являются падения с высоты, автотравмы, нескоординированное падение на твердую поверхность, а также прямой удар в область позвоночника. Повреждениями считаются ушибы, дисторсии, подвывихи и вывихи, переломовывихи, переломы позвонков.
Дисторсии позвоночника – это надрывы или разрывы связок и суставных сумок без смещения позвонков и стойких нарушений функций при чрезмерных форсированных движениях туловища или поднятии тяжести.
По анатомической локализации различают переломы тел позвонков, дужек, суставных, остистых и поперечных отростков.
Переломы тел позвонков могут быть компрессионными, поперечными, вертикальными, множественными и комбинированными. Наиболее часто встречаются компрессионные переломы тел позвонков. Повреждения позвоночника бывают без нарушения и с нарушением целостности спинного мозга и его корешков.
При травме позвоночника без нарушения целостности спинного мозга обычно беспокоят боли в области повреждения, возникающие при движениях, наклонах, поворотах, напряжении и спазме мышц в области поврежденного позвонка.
При нарушении целостности спинного мозга и корешков утрачивается подвижность рук или ног (в зависимости от того, в какой части позвоночного столба произошло повреждение). О наличии такой травмы свидетельствуют и другие характерные признаки: задержка мочеиспускания и дефекации, снижение мышечной силы («ватные ноги»), нарушение чувствительности.
В домашних условиях после консультации лечащего врача проводят лечение ушибов, дисторсий. При ушибах рекомендуются постельный режим до 10 суток, массаж, тепловые процедуры (аппликации парафина, озокерита и др.). При дисторсиях лечение заключается в постельном режиме до 6 недель, назначении массажа и тепловых процедур. При дисторсиях в шейном отделе хорошие результаты дает вытяжение с последующим применением воротника Шанца. В остальных случаях домашнее лечение допускается лишь в период реабилитации (восстановления) после консультации лечащего врача.
Мышечно-фасциальное растяжение
Внезапная нагрузка в виде натяжения или напряжения (например, поднятие тяжести) может стать причиной воспаления и боли, развивающихся обычно в результате частичного разрыва мышц или связок в течение нескольких часов после происшествия. Эти повреждения встречаются в основном у молодых и здоровых людей, а их причиной является специфическая травма.
Боль (часто интенсивная) и слабость мышц в очень ограниченной области сопровождаются мышечным спазмом.
Лечение заключается в постельном режиме, местном охлаждении первые 2–3 суток. Затем назначаются массаж, ЛФК, тепловые процедуры.
Постельный режим подразумевает положение лежа на плоской поверхности или со слегка согнутыми в тазобедренных и коленных суставах ногами с подложенными под них подушками в течение 2 дней. Допускается лишь посещение туалета и ванной.
Симптомы острой боли и мышечного спазма обычно проходят в течение первых нескольких дней, однако ноющая боль может сохраняться несколько недель. Для уменьшения болезненности к месту растяжения прикладывают пузырь со льдом – каждый час на 10–15 мин во время бодрствования. (Вместо пузыря со льдом можно использовать влажное полотенце, замороженное в холодильнике.)
Воспалительные заболевания
Ревматоидный артрит позвоночника
Ревматоидный артрит – это системное воспалительное заболевание с первичным вовлечением в процесс синовиальной ткани. Наиболее часто поражаются верхние позвонки шейного отдела позвоночника, на втором месте – поражение крестцово-подвздошного сочленения, состоящего из парного крестцово-подвздошного сустава и прилегающих связок.
У больных ревматоидным артритом даже в результате незначительной травмы может развиться угрожающее жизни повреждение позвоночника.
На ранних стадиях заболевания отмечаются боли в области шеи, сопровождающиеся болью в затылке. Боли также распространяются на область лба или глаз, усиливаются при поворотах шеи. При поражении нижних позвонков шеи они переходят в руки, плечи, верхнюю часть спины и грудь. Впоследствии развиваются вторичные изменения в позвоночнике, которые ведут к смещению позвонков друг относительно друга даже при незначительной травме, при этом возможно сдавление спинного мозга. Для подтверждения диагноза необходимы рентгенография и ряд анализов крови.
Больных ревматоидным артритом лечат большими дозами аспирина и нестероидными противовоспалительными средствами (такими как амидопирин, бутадион, бруфен, вольтарен, ортофен), назначают мягкий (воротник Шанца) или жесткий воротник на 2–6 недель. После получения эффекта от медикаментозной терапии применяют физиотерапевтическое лечение (УФО, общие сероводородные и радоновые ванны), УВЧ. Для восстановления функций применяют массаж и лечебную физкультуру. Обязательны постоянные занятия лечебной физкультурой, которые препятствуют атрофии мышц и сморщиванию сумочно-связочного аппарата позвоночника.
Анкилозирующий спондилоартрит
Анкилозирующий спондилоартрит (болезнь Бехтерева) – это хроническое воспалительное заболевание, которое вызывает окостенение суставов позвонков. Сначала возникает воспалительный процесс, в основном поражающий суставные хрящи и капсулу. Затем в процесс вовлекается связочный аппарат позвоночника. В итоге неподвижность суставов и окостенение связок приводят к формированию мостиков между телами прилежащих позвонков и их сращению. Болезнь поражает мужчин чаще, чем женщин.
Первые признаки заболевания проявляются в виде ноющих болей и тугоподвижности нижней части спины. Они развиваются обычно постепенно. Интенсивность болей преобладает во второй половине ночи и утренние часы. Характерна утренняя скованность в позвоночнике, которая исчезает к концу дня. Боли также могут быть в ягодичных областях, бедрах и пальцах ног. При поражении шейного и грудного отделов позвоночника боли и тугоподвижность отмечаются в области шеи. Когда в процесс вовлекаются реберно-позвоночные суставы, то боли возникают в груди, затруднен глубокий вдох. С течением времени болезнь прогрессирует: боли беспокоят постоянно, появляется характерная «поза просителя». Подтверждается диагноз рентгенологически, возможен ряд других дополнительных исследований.
Симптомы анкилозирующего спондилоартрита имеют непостоянный характер, активное течение заболевания может сменяться периодами ремиссии, длящимися от нескольких месяцев до нескольких лет.
Больному следует избегать напряженной физической нагрузки как на работе, так и в быту. Необходимо 2–3 раза в день проводить
умеренные тренировочные занятия ходьбой, плаванием и лечебной физкультурой. Спать следует на жестком матраце с подложенным под него деревянным щитом, или жестном ортопедическом матраце. Нужно отказаться от подушки, которая способствует деформации позвоночника. Из арсенала физиотерапевтических процедур желательно применение ультразвука, парафинолечения, методов рефлексотерапии, массажа. Настоятельно рекомендуется ежегодное санаторно-курортное лечение с применением радоновых и сероводородных ванн, грязевых аппликаций. Обязательно наблюдение у ревматолога и ортопеда.
Дегенеративно-дистрофические и обменно-гормональные заболевания
Остеопороз позвоночника
Остеопороз – это клиническое состояние, характеризующееся уменьшением общей массы костей скелета, в результате которого нарушается структура кости и возникают переломы.
К остеопорозу может привести множество причин, как каждая в отдельности, так и в сочетании друг с другом.
Факторы риска, приводящие к остеопорозу:
• генетические (женский пол, белая раса, низкорослость, пожилой и старческий возраст, менопауза);
• неправильный образ жизни (курение, гиподинамия);
• недостаточное поступление кальция с пищей, повышенное употребление белка, жиров, пищевой клетчатки, кофе, алкоголя;
• заболевания (токсический зоб, болезнь Иценко – Кушинга, акромегалия, гипотиреоз, инсулинозависимый сахарный диабет, ревматоидный артрит, анкилозирующий спондилоартрит, гиперпаратиреоз, несовершенный остеогенез, резекция желудка, хронический панкреатит и энтерит и др.);
• длительное применение лекарственных препаратов, таких как тиреоидные гормоны, глюкокортикоиды, гепарин, литий, спиронолактон, противосудорожные средства, тетрациклин, диуретики, циклоспорин, антациды, содержащие алюминий, и др.
По оценкам специалистов, в США 15–20 млн человек поражены остеопорозом. Приблизительно 1,3 млн переломов в год среди лиц старше 45 лет можно объяснить остеопорозом.
Как проявления заболевания на первом месте стоят боли, которые появляются в связи с переломом тела позвонка.
Они могут быть следующего характера и течения.
1. Острая боль длится обычно 2–3 месяца и связана с острым переломом позвонка.
2. Уменьшение высоты позвонка вследствие его компрессии ведет к компенсаторному увеличению изгиба поясничного отдела позвоночника и проявляется хронической болью в нижней части спины, продолжается от 3 до 6 месяцев.
3. При множественных или повторных переломах хроническая боль является результатом давления на связки, мышцы.
4. При увеличении грудного изгиба позвоночника боль возникает из-за опоры ребер на гребни подвздошных костей.
Кроме болей, отмечается снижение роста: при этом размах рук более чем на 3 см превышает длину тела. Характерно нарушение осанки: сутулость, «вдовий горб», «поза просителя», чувство тяжести в межлопаточной области.
Диагноз подтверждается с помощью рентгенографии и денситометрии, также необходимы анализы крови на содержание кальция и фосфора в крови и некоторые другие исследования.
Рекомендуется обратиться к специалисту (ортопеду, терапевту), который определит причину остеопороза и назначит соответствующее лечение. При остром переломе тела позвонка необходимы постельный режим, местное охлаждение, обезболивающие средства. Длительное лечение заключается в применении определенных лекарственных препаратов и должно быть обязательно согласовано с лечащим врачом. Из общих рекомендаций можно назвать следующие: диетотерапию (пища с большим количеством кальция: 1000–1500 мг/сут, витамина D), утренние ежедневные прогулки, плавание, умеренные ежедневные упражнения с небольшой весовой нагрузкой.



