
Виталий Валерьевич Симаков
Ургентная травматология кисти
Сокращения
АНФ – Аппарат Наружной Фиксации
в/3 – Верхняя треть
ВХО – Вторичная Хирургическая Обработка
ДМФС – Дистальный МежФаланговый Сустав
К-спица – спица Киршнера
ЛЗС – ЛучеЗапястный Сустав
ЛФК – Лечебная ФизКультура
МФС – МежФаланговые Суставы
н/3 – Нижняя треть
ПМФС – Проксимальный МежФаланговый Сустав
ПФС – ПястноФаланговый Сустав
ПХО – Первичная Хирургическая Обработка
с/3 – Средняя треть
ФТЛ – ФизиоТерапевтическое Лечение
ЭОП – Электронно-Оптический Преобразователь
Пример: III ПФС – третий пястнофаланговый сустав
Все картинки, которые я использую, либо мои, либо найдены в свободном доступе на просторах интернета. Кто узнает свою картинку, просьба, сообщить мне и либо дать свое согласие на ее публикацию, либо нет. К «копипастам» текстов я привожу ссылки рядом. К их авторам такая же просьба.
Предисловие
Данная книга, пособие, роман, художественное произведение – обзывайте это, как хотите, но… ЭТО НЕ ДИССЕРТАЦИЯ.
Поэтому, я не буду делать ссылки на страницы первоисточников (откуда взялись какие-то проценты, где прочитать про «этого» автора и т.д.) и подробно описывать методы местной анестезии (это должен уметь любой хирург).
Основная моя задача – поделиться с вами своими знаниями, накопленными за 20 лет работы в неотложной травматологии.
Акцент сделан на врачей, занимающихся ургентной травматологией, которые на дежурствах не снабжены современным оборудованием (ЭОП, пластинами, винтами, направителями и т.д.).
Да-да, такие больницы и травмпункты еще остались на бескрайних просторах нашей страны.
А по дежурству может поступить любая травма: начиная от обычного ушиба, заканчивая кататравмой.
И врачу необходимо быстро принять решение после минимального обследования:
Поставить диагноз;
Составить план лечения;
Оказать помощь, согласно заданного плана;
Направить на следующий этап, если необходимо.
Не будем зацикливаться на том, как установить диагноз. Надеюсь, с этим врачи справляются. А вот с пунктами «Составить план лечения» и «оказать помощь» случаются загвоздки. В нашем случае – с тактикой обследования и лечения травм кисти.
По данным различных регионов на травму кисти приходится 19-30% от всех травм. Из них около 15-20% – это тяжелые травмы кисти.
Ошибок в лечении повреждений кисти, именно на первом этапе, очень много. Некоторые я буду показывать в примерах.
Основные ошибки:
Отсутствие должного внимания травме. Пример: «У Вас ушиб. Зачем Вам рентген? Через 5 дней пройдет. Прикладывайте пока холод». Это чревато, как минимум, пропущенным переломом;
Отсутствие прогноза дальнейшего лечения и непонимание последствий этого. Частичное нарушение функции пальца может привести к ограничению функции кисти в целом. Я не беру во внимание приказы МЗ по инвалидности. В них и с тремя уцелевшими пальцами – функция кисти не нарушена. А ведь наш пациент после такого лечения не сможет, даже при наличии всех пальцев и музыкального образования, сыграть, например, на гитаре или пианино; а в быту – проблематично будет завязать шнурки и т.п.
Другие ошибки – это выбор тактики лечения:
Одна гипсовая лонгета на весь срок сращения перелома- не лучший выбор. Часто забывают или не знают об этапных повязках. Такая «забывчивость» может привести к стойким контрактурам в суставах кисти;
Ожидание планового оперативного вмешательства (остеосинтез пластинами и пр.) в гипсовой повязке, иногда и без нее – не всегда хорошая тактика. Пациент может «стоять в очереди» на операцию до 10 дней. А это упущенное время может свести на «нет» даже блестяще выполненную операцию;
Ушивание ран с натяжением кожи. Часто такие раны через 3-5 дней приходится «распускать» и лечить открыто, либо выполнять пластику мягких тканей. Это приводит к излишнему рубцеванию мягких тканей, которых на кисти всегда дефицит;
И т.д.
Все операции, показанные в примерах, были выполнены под местной анестезией, и пациенты получали лечение в амбулаторных условиях.
Первичная хирургическая обработка ран кисти

«…Нет ни одной части тела, в которой бы повреждения были так бесконечно разнообразны по виду, степени, осложнениям и последствиям, как рука и нижняя часть предплечья…»
Н. И. Пирогов
Первичная хирургическая обработка ран кисти включает в себя несколько этапов:
–Отмывание сегмента от грязи.
–Обезжиривание и дезинфекция.
–Ревизия раны.
–Иссечение нежизнеспособных тканей.
–Остеосинтез отломков.
–Шов сосудов и нервов.
–Шов сухожилий.
–Кожная пластика.
Казалось бы, ничего нового. Это все можно прочитать в любом учебнике по хирургии. Но уже на 1-ом этапе неоднократно приходилось видеть ошибки.
Наиболее частая картина:
Пациента с окровавленной кистью укладывают на операционный стол, руку разбинтовывают. Подходит симпатичная медсестра с тазиком. Из него выглядывает пенное облачко от дешевого стирального порошка, озорно играющее в свете операционных ламп. Кисть опускается в эту пену. И сестра нежно начинает отмывать смоченной салфеткой руку. Пациент в этот момент скрипит зубами, что-то мычит… Наверно, напевает любимую песню Шнурова или группы «Моральный Кодекс» …
Знакомая картина?
Мне она напоминает что-то подобное:

Судя по всему, до лица и туловища служанка еще не добралась. И в тазике не собирается менять воду.
С лирическим отступлением закончили, теперь к теме.
Нежное сострадальческое поглаживание тряпочкой поврежденного сегмента приносит дополнительные проблемы:
микроповреждения раны;
усиливается болевой синдром;
заносится из таза салфеткой инфекция. Она же никуда не делась, мы ее предыдущим «поглаживанием» смыли в таз. Потом «от души» зачерпнули и выжали в рану;
сама рана из-за болевого синдрома полностью не промыта.
В итоге мы получим, с большой долей вероятности, воспаление раны в послеоперационном периоде.
Как же снизить процент послеоперационных осложнений?
Предлагаю, проверенные временем методики.
Сегмент от грязи отмывается только проточной водой!!!
Понятно, если пациент не сможет самостоятельно подойти к рукомойнику из-за своего состояния, придется создать искусственно такой ручей.
Самый простой способ – это использовать 2 таза, и ковшом переливать воду из одного в другой, держа поврежденный сегмент над вторым. Если рана мелкая, то можно использовать для мытья «под давлением» шприц (без иглы).
Одна вода не справится с устранением загрязнения, например, если сегмент в саже. Поэтому используем марлевую салфетку для механического очищения вокруг раны. В рану стараемся салфеткой не лезть.
Если повреждения сегмента обширные или у пациента низкий болевой порог, то целесообразно перед этими манипуляциями местно обезболить.
С первым этапом ПХО раны мы закончили.
На 2-м этапе необходимо создать стерильность в самой ране и вокруг нее.
Чем обезжирить (спиртсодержащими или неспиртовыми антисептиками) я вам не подскажу. У каждого медучреждения свои аптеки и правила. Как говорится, пользуйтесь тем, что дают.
Могу только посоветовать, хорошо обезболить пациента перед этой манипуляцией, ибо может понадобиться механическое отмывание из раны инородных тел, которые не удалились на 1-м этапе.
3-й этап – один из самых ответственных. Именно здесь мы должны окончательно сформировать свое видение операции и спрогнозировать дальнейшее лечение.
Когда идете на операцию, у вас есть представление о том, что будете делать. Например, пациент поступил с рваной раной тыльной поверхности основной фаланги II пальца правой кисти. В плане намечено: отмыть кисть, обезболить, выполнить дезинфекцию, зашить рану, наложить асептическую повязку.
Но при ревизии раны неожиданно выявляются новые «скрытые дефекты».
Края раны не сводятся, остается дефект; выявлено повреждение сухожилия разгибателя, перелом основной фаланги II пальца и т.д. – в общем, что-нибудь из перечисленного, на выбор.
И вот здесь ваша тактика и план дальнейшего лечения должны поменяться.
Если же вы решили следовать ранее намеченному плану, то может получиться так:
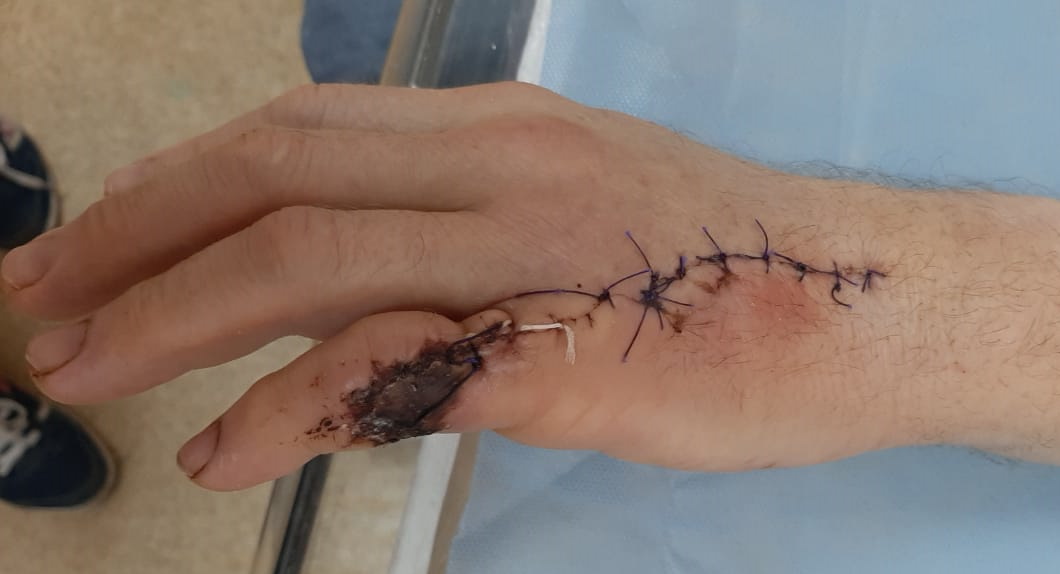
Данному пациенту не выполнены до операции рентгенограммы левой кисти – это пропущенный перелом. При ревизии раны не выявлен разрыв сухожилия разгибателя. И, как следствие, неправильная дальнейшая тактика врача: выполнен туалет раны антисептиком, наложены швы на кожу. В послеоперационном периоде развился отек, одна из причин – нестабильность отломков. Чрезмерное натяжение мягких тканей привело к некрозу тканей в области послеоперационной раны.
И что же дала такая тактика лечения?
А вот что.
Пациента пришлось брать через 10 дней на повторную операцию.
Было выполнено: иссечение нежизнеспособной ткани, свободная кожная пластика, остеосинтез V пястной кости и основной фаланги V пальца аппаратом наружной фиксации из К-спиц.

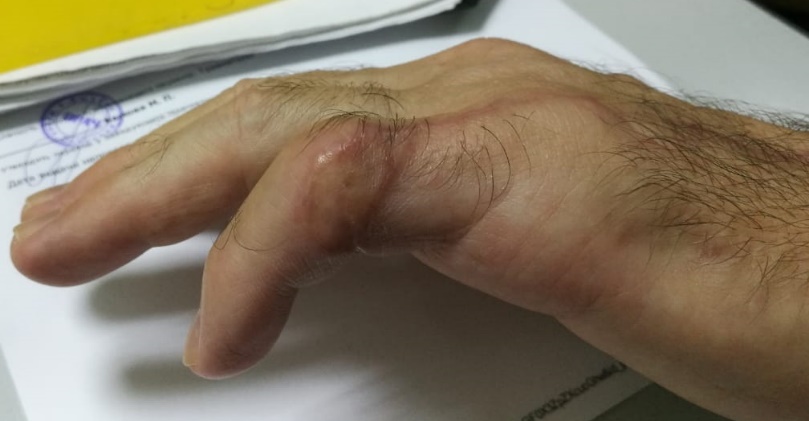
Это фото выполнено через 1 месяц после кожной пластики.
Пластика сухожилия выполнялась в отсроченном периоде через 4 месяца.
В итоге, пациент потерял 8 месяцев полноценной жизни.
Продолжим.
Каких-то четких алгоритмов формирования плана лечения при повреждении кисти нет. В начале данной главы об этом сказано еще Н. И. Пироговым. Врач должен сам оценить свои силы и умения, помимо этого, возможность имеющихся в наличии инструментов и, только потом, принять решение и спрогнозировать дальнейшую тактику ведения пациента.
Как пример, если вы не владеете техникой шва сухожилия или у вас нет подходящего шовного материала, то этот этап из операции убираете. Если у вас нет дрели или спиц Киршнера, плоскогубцев, то об остеосинтезе можно даже и не мечтать, а придумать другой способ фиксации, например, гипсовая повязка или пальцевая шина. Но данные пациенты должны быть направлены в специализированное учреждение в кратчайшие сроки.
Небольшая ремарка. Если пациент после вашей операции планирует лечиться в другом лечебном учреждении, то большая просьба, пишите все свои мысли на бумаге, чтобы другой доктор не думал и не гадал, когда удалять конструкцию или снимать швы, когда начинать реабилитацию и т.д. Ибо такие нюансы тоже могут иметь печальные последствия.
Ну вот, объем операции мы себе представляем, переходим непосредственно к реализации задуманного, т.е., к 4-му этапу.
Иссечение тканей должно проходить крайне осторожно и взвешенно, т.к. вы должны четко представлять, сможете ли закрыть или заместить образовавшийся дефект без натяжения тканей (варианты кожных пластик, которые я активно применяю, будут представлены в соответствующей главе с примерами).
Следующие этапы, если владеете перечисленными ниже техниками, желательно выполнять в этой последовательности:
–Остеосинтез отломков.
–Шов сосудов и нервов.
–Шов сухожилий.
–Кожная пластика.
Но повторюсь, очередность может меняться.
Например, наложив АНФ на палец, довольно проблематично будет выполнить пластику в этой области. Поэтому целесообразнее – сначала выполнить кожную пластику, а затем фиксировать отломки АНФ.
Если у вас в плане внутрикостная фиксация, то, конечно же, лучше под контролем глаза сначала выполнить ее, а уже потом – пластику.
Кожная пластика
Вопреки здравому смыслу, этот раздел я ставлю раньше глав по остеосинтезу и шву сухожилий. Но с другой стороны, я это делаю намеренно, ибо мы должны четко представлять, сможем ли свой труд аккуратно и без натяжения тканей закрыть от внешней среды.
Бóльшую часть кожных пластик в анимации я продемонстрировал в лекции «ПХО ран кисти». В ней показаны именно технические моменты, т.к. в литературе они просто нарисованы схематично без описания нюансов. Ссылки на свои лекции и доклады я выложу в последней главе.
Итак, прежде чем начнем любоваться картинками, вспомним некоторые анатомические и гистологические моменты. Хорошо и доступно это описано в «Клиническая анатомия кисти и хирургические доступы, Пособие / В.П. Дейкало, А.Н. Толстик, К.Б. Болобошко. – Витебск: ВГМУ, 2013. – 123 с.»:
… В отличие от тыла, кожа ладони не эластична и является намного более толстой и более прочно связана с подлежащими структурами. Она связана с подлежащей глубокой фасцией большим числом фиброзных пучков, что подтверждается многочисленными складками ладонной поверхности кисти. Этим достигается снижение подвижности кожи ладони при выполнении захватов. Именно в складках кожа наиболее прочно фиксируется к подлежащим структурам. Кожа ладони лишена волосяного покрова и богато снабжена потовыми железами. Кожа ладонной поверхности кисти имеет большую концентрацию сенсорных нервов, что не свойственно другим локализациям. Это делает кожу ладони способной к качественному сенсорному восприятию, что является неотъемлемой частью нормальной функции кисти. В ответ на повторяющееся трение, возникающее при длительной работе кистью, кожа ладони способна к образованию жесткого слоя кератина, называемого мозолью, повышающего устойчивость кожи к нагрузкам…
Что мы должны запомнить, опираясь на эти знания:

Кожа тыльной поверхности кисти не выдерживает перегрузок, в отличие от ладонной. Это значит, что при формировании культи пальца, желательно, не переносить тыльный лоскут на ладонную поверхность. Это будет изначально порочная культя. Только ладонный лоскут переносится на тыльную поверхность. Пример:
Этот случай мы еще будем разбирать. Сейчас я на нем просто поясню, что имел в виду.
Для удобства я немного подредактирую фото, чтобы не отвлекаться на мелочи.
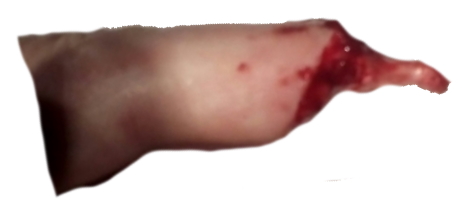
Имеется травматический отрыв мягких тканей ногтевой фаланги пальца. Заметьте, кость сохранена. Мы сейчас не будем пытаться сохранить палец, а попробуем сформировать культю. На первый взгляд, рациональнее выполнить экзартикуляцию ногтевой фаланги, затем, учитывая направление раны, тыльным лоскутом закрыть дефект. Пробуем.

А. После выполненной резекции, завернули тыльный лоскут на ладонную поверхность.
Б. мы получили сразу несколько ошибок: послеоперационный рубец на часто нагружаемой поверхности (если не поняли, о чем я, то читаем общие требования, предъявляемые к культе, из учебника), тыльный лоскут не способен к образованию мозоли. Попросту говоря, пациент либо костью «протрет дыру» в лоскуте, либо лоскут придет в негодность через короткое время.
Свободная кожная пластика неприемлема для ладонной поверхности. Если планируете закрыть дефект ладонной поверхности лоскутом, то только перемещенным (транспозиционным) лоскутом или на питающей ножке.
Послеоперационные рубцы, выполненные по складкам, более эстетичны и менее значительны по сравнению с рубцами других областей ладонной поверхности кисти.
Дополню этот перечень знаниями из пластической хирургии:
Углы лоскутов должны быть не меньше 30°. Кровоснабжение такого угла проблематично, и, чаще всего, наступает некроз этого участка.
Перемещать лоскут желательно не больше 60°. Иначе, можно пережать сосуд, питающий лоскут.
Лоскуты, взятые не с ладонной поверхности кисти, сокращаются до 1.25, благодаря механическим свойствам кожи. Например, имеется рана 2х3 см. Соответственно, чтобы пересаженный лоскут смог закрыть дефект без натяжения, он должен выкраиваться размерами 2.5х3.75 (2х1.25=2.5 и 3х1.25=3.75), т.к. сократится на 1.25. Не вздумайте применять эту формулу на лоскуты туловища или головы, там другие расчеты.
Разрезы по ладонной поверхности пальцев.
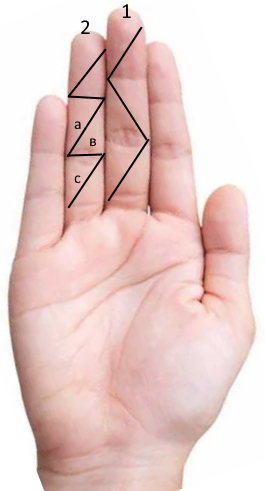
Я пользуюсь двумя вариантами, основаны они на «диагоналях». Диагональный разрез при сгибании не уменьшается, т.е., если даже будет грубый рубец, то он не будет препятствовать работе сустава. А теперь к рисунку:
Мой «любимый» разрез. Двумя лоскутами раскрываем весь палец. Развернул их, закрепил на «растяжках» и работай, сколько «душе угодно».
К этому способу прибегаю редко. Если посмотрите на IV палец, я несколько лоскутов обозначил буквами для облегчения понимания. Чтобы открыть нам только среднюю фалангу, понадобится 2 лоскута (а, в). Но это такая редкость. При повреждении сухожилия глубокого сгибателя, нам потребуется больше рабочей площади, т.е., как минимум, нужно открыть лоскут «с».
Еще минусы 2-ого способа:
Углы вершин лоскутов острые, а в 1-м варианте – стремятся к тупому углу. Т.е. кровоснабжение лоскутов среднего пальца лучше.
Разрезы делаются по кожной складке области сустава. Если рубец получится «грубым», пациент может испытывать дискомфорт.
Ну и еще причина – вероятность повреждения пальцевых артерий в этом варианте выше.
Когда же я прибегаю ко 2-му способу?
При открытой репозиции переломов, чаще внутрисуставных. Открываю только 2 лоскута, чтобы «поправить» периферический отломок либо краевой перелом. Вы меня можете поправить, что по тыльной поверхности и доступ лучше и повреждения минимальны. Но, например, внутрисуставной перелом головки основной фаланги чаще смещается в ладонную сторону, поэтому мой доступ, в данном случае, рациональней.
Послеоперационный период желательно выдерживать в иммобилизации.
Свободная кожная пластика
Казалось бы, мы все ее умеем делать. Но я, все-таки, поделюсь своим наработанным вариантом взятия лоскута. Вдруг кто-то примет его на вооружение.
Учитывая, что я в основном один в операционной, редко получается устраивать фотосессии. А, если и появляется любознательный студент, то из множества его снимков, более-менее, 5-6 фото с удачным ракурсом. Поэтому пример, приведенный ниже, не самый лучший.
Места взятия лоскута:
С/3 передней поверхности предплечья поврежденной руки. Обрабатываем антисептиком руку до локтевого сгиба, и донорское место и место дефекта на операционном столе. Оцениваем площадь дефекта кожи. Здесь надо сделать акцент – взятый лоскут незначительно сократится (где-то на 1.25), поэтому его площадь должна быть больше своего посадочного места.
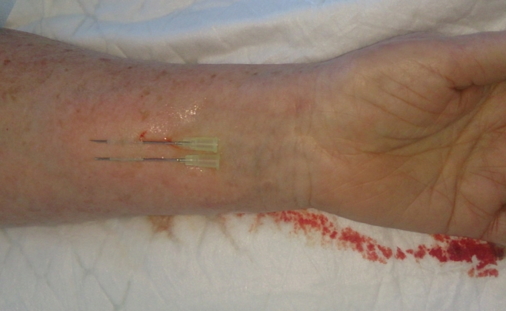
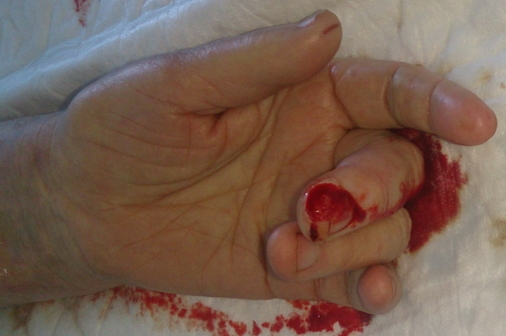
Далее делаем новокаиновую «подушку» в месте взятия лоскута и внутрикожно проводим параллельно 2 инъекционные иглы так, чтобы они просвечивались. Выходим с противоположной стороны «подушки». Должно получиться, как на рисунке.
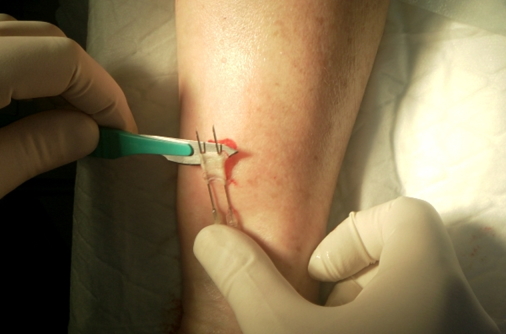
Затем скальпелем, начиная от кончиков игл, скользим по получившимся рельсам к пластиковой части, как показано на фото.
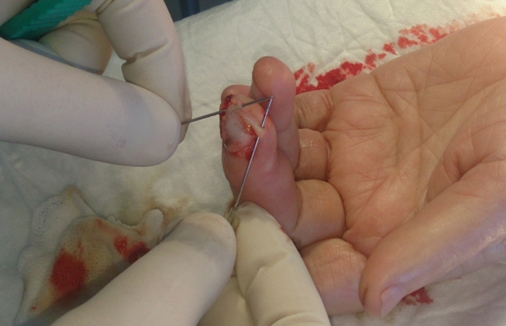
На иглах переносим лоскут на дефект и аккуратно подшиваем. Стараюсь использовать мононити 6/0 или 5/0.
Донорское место закрываем, хорошо отжатой от 3% раствора Н2О2, салфеткой. Укладываем сверху сухие салфетки так, чтобы получилось 7-10 слоев марли (это немного принципиально).
Начиная с первой перевязки, снимаем один слой марли и обильно пропитываем оставшиеся салфетки донорского места раствором Кастеллани (Фукорци́н).


