
В. И. Бабияк
Оториноларингология: Руководство. Том 2
Прямая ларингоскопия
Прямая ларингоскопия позволяет осматривать внутреннее строение гортани в прямом изображении и проводить в достаточно широком объеме манипуляции на ее структурах (удаление полипов, фибром, папиллом обычными, крио– или лазерохирургическими методами), а также проводить экстренную или плановую интубацию. Метод основан на применении жесткого директоскопа, введение которого в гортаноглотку через ротовую полость возможно благодаря эластичности и податливости окружающих тканей; он введен в практику М. Кирштейном в 1895 г. и в последующем неоднократно усовершенствовался.
Показания к прямой ларингоскопии многочисленны, и их количество непрерывно растет. Этот способ широко используется в детской оториноларингологии, поскольку непрямая ларингоскопия у детей практически невыполнима. Для детей раннего возраста используют цельный ларингоскоп с несъемной рукояткой и неподвижным шпателем. Для подростков и взрослых применяют ларингоскопы со съемной рукояткой и выдвижной пластиной шпателя. Прямая ларингоскопия применяется при необходимости осмотра труднодоступных для обозрения при непрямой ларингоскопии отделов гортани – ее желудочков, комиссуры, передней стенки гортани между комиссурой и надгортанником, подскладочного пространства. Прямая ларингоскопия позволяет проводить различные эндоларингеальные диагностические манипуляции, а также введение в гортань и трахею интубационной трубки при наркозе или интубации при экстренной необходимости ИВЛ.
Прямая ларингоскопия противопоказана при резком стенотическом дыхании, тяжелых изменениях сердечно-сосудистой системы (выраженные ИБС и артериальная гипертензия, декомпенсированные пороки сердца), при эпилепсии с низким порогом судорожной готовности, при поражении шейных позвонков, не допускающем запрокидывания головы, при аневризме аорты. Временными или относительными противопоказаниями служат острые воспалительные заболевания слизистой оболочки полости рта, глотки, гортани, кровотечения из глотки и гортани.
Большое значение для эффективного выполнения прямой ларингоскопии имеет индивидуальный подбор соответствующей модели ларингоскопа (Джексона, Ундрица, Брюнингса, Мезрина, Зимонта и др.), что определяется многими критериями – целью вмешательства (диагностическое или оперативное), положением больного, в котором предполагается его проводить, возрастом, анатомическими особенностями челюстно-лицевой и шейной областей и характером заболевания. Исследование проводят натощак, за исключением экстренных случаев. У детей раннего возраста прямую ларингоскопию проводят без анестезии, у детей младшего возраста – под наркозом, старшего возраста – под наркозом либо под местной анестезией с соответствующей премедикацией, как и у взрослых. Для местной анестезии могут быть применены различные анестетики аппликационного действия в сочетании с седативными и противосудорожными препаратами. Для понижения общей чувствительности, мышечного напряжения и слюноотделения обследуемому за 1 ч до процедуры дают одну таблетку фенобарбитала (0,1 г) и одну таблетку сибазона (0,005 г). За 30–40 мин подкожно вводят 0,5–1,0 мл 1% раствора промедола и 0,5–1 мл 0,1 % раствора атропина сульфата. За 10–15 мин до процедуры проводят аппликационную анестезию (2 мл 2% раствора дикаина или 1 мл 10 % раствора кокаина). За 30 мин до премедикации во избежание анафилактического шока внутримышечно вводят 1–5 мл 1 % раствора димедрола или 1–2 мл 2,5 % раствора дипразина (пипольфена).
Положение обследуемого при прямой ларингоскопии может быть различным и определяется в основном состоянием пациента. Ее можно выполнять в положении сидя, лежа на спине, реже – в положении на боку или на животе. Наиболее удобно для больного и врача положение лежа. Оно менее утомительно для больного, предотвращает затекание слюны в трахею и бронхи, а при наличии инородного тела предотвращает его проникновение в более глубокие отделы НДП. Исследование проводят с соблюдением правил асептики.
Процедура прямой ларингоскопии (рис. 19.5) состоит из трех этапов:
• первый этап – продвижение шпателя к надгортаннику;
• второй этап – проведение его через край надгортанника в направлении ко входу в гортань;
• третий этап – продвижение его по задней поверхности надгортанника к голосовым складкам.
Первый этап может быть проведен в трех вариантах: а) при высунутом языке, который удерживает марлевой салфеткой либо помощник врача, либо сам обследуемый; б) при обычном положении языка в полости рта; в) при введении шпателя со стороны угла рта. При всех вариантах верхнюю губу отодвигают кверху. Первый этап завершается отдавливанием корня языка книзу и проведением шпателя к краю надгортанника.
На втором этапе конец шпателя слегка приподнимают и заводят его за край надгортанника и продвигают на 1 см; после этого конец шпателя опускают вниз, накрывая надгортанник. При этом шпатель давит на верхние резцы (это давление не должно быть чрезмерным). Правильность направления продвижения шпателя подтверждается появлением в поле зрения кзади от черпаловидных хрящей отходящих от них под углом белесоватых голосовых складок.
При подходе к третьему этапу голову больного отклоняют кзади еще больше. Язык, если его удерживали, отпускают. Обследующий усиливает давление шпателя на корень языка и надгортанник (см. третью позицию – направление стрелок) и, придерживаясь средней линии, располагает шпатель отвесно (при положении обследуемого сидя) или соответственно продольной оси гортани (при положении обследуемого лежа). И в том и в другом случае конец шпателя направляют к средней части дыхательной щели. При этом в поле зрения попадает сначала задняя стенка гортани, затем преддверные и голосовые складки, желудочки гортани. Для лучшего обзора передних отделов гортани следует несколько отжать корень языка книзу.
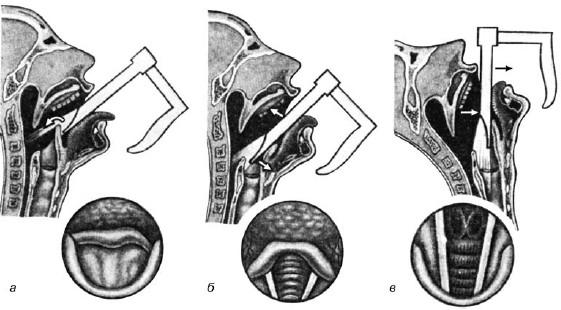
Рис. 19.5. Этапы прямой ларингоскопии и соответствующая им эндоскопическая картина: а – первый этап; б – второй этап; в – третий этап; в кружках приведена эндоскопическая картина, соответствующая каждому этапу; стрелками указаны направления давления на ткани гортани соответствующих частей ларингоскопа
Особым видом прямой ларингоскопии является так называемая подвесная ларингоскопия, предложенная Киллианом (рис. 19.6, а), и опорная ларингоскопия (б), примером которой может служить методика Зейферта (Seiffert). В настоящее время принцип Зейферта применяется, когда давление на корень языка (главное условие проведения шпателя в гортань) обеспечивается противодавлением рычага, опирающегося на специальную металлическую стойку или на грудь обследуемого (рис. 19.7).
Главным преимуществом способа Зейферта является освобождение обеих рук врача, что особенно важно при длительных и сложных эндоларингеальных хирургических вмешательствах.
Современные зарубежные ларингоскопы для подвесной и опорной ларингоскопии представляют собой сложно устроенные комплексы, в состав которых входят шпатели различных размеров и наборы различного хирургического инструментария, специально приспособленного для эндоларингеального вмешательства. Эти комплексы снабжены техническими средствами для инжекционной вентиляции легких, инжекционного наркоза и специальной видеотехникой, позволяющей производить хирургические вмешательства с использованием операционного микроскопа и телевизионного экрана.
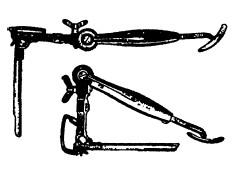
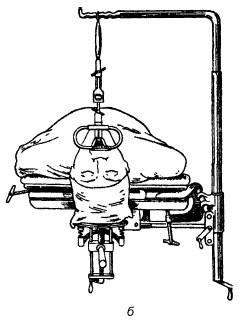
Рис. 19.6. Устройства для подвесной и опорной прямой ларингоскопии: а – подвесной аутоскоп Зейферта; б – хирургический ларингоскоп с устройством для опорной ларингоскопии (по О. Клейнзассеру)
Микроларингоскопия
Для визуального исследования гортани широко используется метод микроларингоскопии, позволяющий точно распознавать и дифференцировать различные эндофарингеальные патологические процессы, а также проводить микрохирургические вмешательства.
Для микроларингоскопии применяют различные ларингоскопы. Так, рутинным методом диагностики в настоящее время является так называемая луповая ларингоскопия, при которой используют телеларингофарингоскоп с цилиндрическими линзами, обеспечивающими не только отличное освещение гортани и гортаноглотки, но и слегка увеличенное изображение (рис. 19.8).
Более удобен для осмотра труднодоступных участков гортани волоконно-оптический ринофаринголарингоскоп (рис. 19.9, а). Этот инструмент применяют, в частности, при функциональных расстройствах гортани. Специальные дополнительные окуляры на операционном микроскопе, особенно при использовании секционной оптики (б), позволяют параллельно наблюдать за ходом операции и документировать ее ход с помощью видеокамеры (в) или фотоаппарата, снабженного автоматическим экспонометром (рис. 19.10). Освещение гортани осуществляется только галогеновой лампой («холодным» светом) операционного микроскопа либо с помощью управляемого микрокомпьютером импульсного осветительного прибора.
Показаниями к микроларингоскопии служат затруднения в диагностике предопухолевых состояний гортани и необходимость взятия биопсии, а также хирургического устранения дефектов, нарушающих голосовую функцию. Микроларингоскопия, и тем более прямая ларингоскопия, противопоказаны больным с тяжелыми нарушениями сердечной деятельности и кровообращения (брадиаритмия, постинфарктное состояние), при которых каждый наркоз связан с повышенным риском. Микроларингоскопия практически невыполнима при значительных патологических изменениях в области шейного отдела позвоночника, контрактуре или тризме жевательной мускулатуры, препятствующих открыванию рта и введению ларингоскопа в гортань.
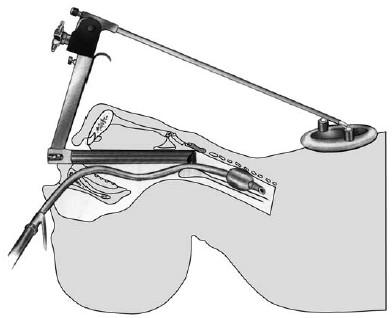
Рис. 19.7. Схематическое изображение прямой опорной ларингоскопии, проводимой под общей анестезией (по Клейнзассеру О., 2000)

Рис. 19.8. Телеларингофарингоскоп
Микроларингоскопия требует проведения эндотрахеального наркоза с использованием интубационного катетера малого калибра. Струйная вентиляция легких показана лишь в особо стесненных анатомических условиях.
Методика проведения предусматривает этапы, включающие ряд позиций (рис. 19.11, а, б; рис. 19.12, 19.13, а, б).

Рис. 19.9. Современные оптические приборы для микроларингоскопии: а – волоконно-оптический ринофаринголарингоскоп; б – секционная оптика для наблюдения на расстоянии; в – эндоскопическая видеокамера с изменяемой величиной изображения
Придание больному правильного положения (см. рис. 19.11, а). О. Клейнзассер рекомендует способ укладки пациента лежа на спине на горизонтальном столе; не следует применять препятствующие движению головы чашеобразные подголовники, а голова не должна свисать. После интубации и вставления защитных накладок для зубов наклоняют голову полностью релаксированного пациента как можно дальше в дорсальном направлении (б). Только убедившись в том, что губы и язык пациента не ущемлены, вводят ларингоскоп коническим концом вперед вплоть до голосовой щели (см. рис. 19.12), следуя интубационному катетеру. Интубационный катетер должен находиться дорсальнее ларингоскопа, в задней комиссуре, при манипуляциях в области этой комиссуры он должен находиться в передней комиссуре. Ларингоскоп следует продвигать осторожно, избегая рычажных движений. При оптимальной установке ларингоскопа обеспечивается неограниченный обзор голосовых складок от передней комиссуры до голосовых отростков черпаловидных хрящей. При установке ларингоскопа с нагрудной опорой (рис. 19.13, а) следует избегать чрезмерного давления ларингоскопа на гортань. Чтобы добиться лучшего обзора ее полости, следует попросить ассистента оттеснить гортань кзади. Для детального осмотра боковой поверхности гортани можно таким же способом сместить ее в сторону. При особо трудном доступе, например при длинных зубах, выраженной верхней прогнатии, ригидности затылочных мышц, ларингоскоп вводят в гортань слегка наискось от угла рта, поворачивая наклоненную в дорсальном направлении голову пациента влево или вправо, продвигая ларингоскоп между языком и миндалиной.

Рис. 19.10. Установка для фотографического документирования изображения при микроларингоскопии
После фиксации ларингоскопа в желаемой позиции извлекают световод и устанавливают операционный микроскоп в рабочее положение (б). После отсасывания слизи осматривают полость гортани в различных увеличениях. До начала оперативного вмешательства проводят фотодокументирование выявленных патологических изменений через операционный микроскоп (см. цветную вклейку, рис. 4).
Рис. 19.11. Начальные этапы проведения микроларингоскопии (по Клейнзассеру О., 2000): а – правильное положение пациента; б – наклон головы кзади для введения ларингоскопа
Видеомикроларингоскопия
Метод получил широкое распространение в последние годы как наиболее качественный в диагностике различных эндоларингеальных заболеваний и микрохирургии гортани. Впервые микрохирургия гортани с применением видеомикроларингоскопии была введена в практику в 1989 г. Принцип метода заключается в применении миниатюрной видеокамеры, позволяющей визуализировать под разными углами зрения на экране монитора эндоскопическую картину гортани и проводить хирургическое вмешательство, руководствуясь картинкой, получаемой на экране в значительно увеличенном виде, что при известных навыках существенно облегчает проведение манипуляций и повышает эффективность операции. При этом обеспечиваются лучшие условия для осмотра передней комиссуры гортани и ее вестибулярного отдела (см. цветную вклейку, рис. 5), создается возможность прекрасного обзора этого полого органа даже у лиц, у которых осмотр затруднен из-за короткой шеи, тучности, детского возраста и других причин.
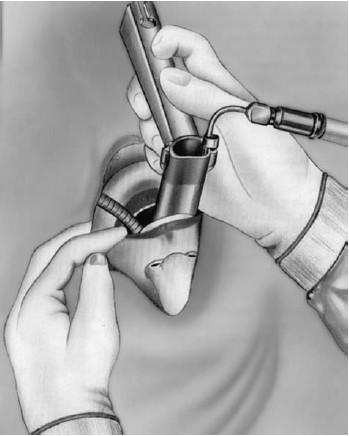
Рис. 19.12. Введение в гортань ларингоскопа (по Клейнзассеру О., 2000)
Рентгенологическое исследование гортани
Гортань – полый орган, поэтому при ее рентгенологическом исследовании нет необходимости в контрастировании, однако в некоторых случаях этот способ может служить методом выбора. При обзорном и томографическом исследовании применяют прямую и боковую проекции. Поскольку при прямой проекции наложение позвоночника на хрящи гортани практически полностью их затеняет, при этой проекции применяют рентгенотомографию, которая уводит за плоскость изображения тень позвоночника, сохраняя в фокусе лишь рентгеноконтрастные элементы гортани (рис. 19.14).
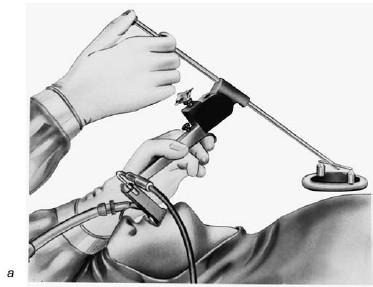
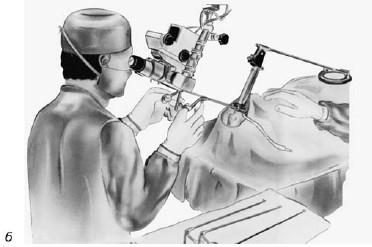
Рис. 19.13. Установка ларингоскопа с нагрудной опорой (а); использование операционного микроскопа (б) (по Клейнзассеру О., 2000)
С помощью томографии получают четкие рентгенограммы фронтальных срезов гортани, при этом становится возможным выявление в ней пролиферативных и инфильтративных процессов. При функциональной рентгенографии (во время фонации и глубокого вдоха) оценивают симметричность двигательной функции.
На рис. 19.15 приведены схемы опознавательных признаков гортани лица мужского пола 50 лет в боковой и прямой проекциях.
На боковой проекции (рис. 19.15, а) видно, что передняя стенка начинается контуром корня языка (1), переходящего в углубление валекул (2). Интенсивная тень подъязычной кости состоит из тела (4) и больших рожков (3), располагающихся на уровне III шейного позвонка. Задняя поверхность валекул ограничена язычной поверхностью надгортанника и переходит книзу и кпереди в контур его гортанной поверхности (6). Между последней и передним контуром шеи располагается преднадгортанное пространство (5). Полого идущая кзади и книзу от верхушки надгортанника линия является тенью черпало-надгортанных складок (7). Овальной формы просветление принадлежит желудочкам гортани (9). Оно ограничено сверху тенью складки преддверия (8), а снизу – тенью голосовой складки (10). Между передними краями щитовидного и перстневидного хрящей видна линия конической связки (11). Верхний и задний контуры перстневидного хряща обозначены слабыми линиями, ограничивающими пространство (12). Хорошо контурируется просвет трахеи (13). Позади просвета – желудочков гортани – иногда видны кальцификаты черпаловидных хрящей (14).
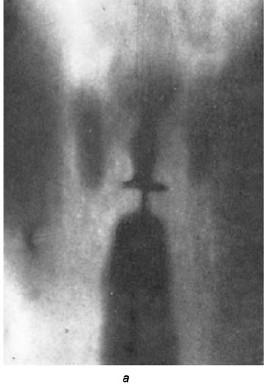
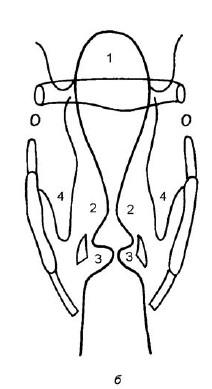
Рис. 19.14. Рентгенотомографическое изображение гортани в прямой проекции (а) и схема опознавательных элементов (б): 1 – надгортанник; 2 – складки преддверия; 3 – голосовые складки; 4 – грушевидные синусы
На прямой проекции (рис. 19.15, срез проведен на глубине 2 см от передней поверхности шеи) выявляются боковые стенки гортани, разграниченные воздушным столбом. Тень надгортанника (1), контуры валекул (2), срезы рожков подъязычной кости (3), тени черпалонадгортанных складок (4). Плотные выступы в просвете гортани (5 и 7) отражают соответственно складки преддверия и голосовые складки, между которыми проецируются желудочки гортани (6). (8) и (9) обозначают попавшие в разрез соответственно пластинки щитовидного кряща и симметричные части дужки перстневидного хряща. Просвет трахеи (10), грушевидные синусы (11).
В боковой проекции отчетливо видны надгортанник, щитовидный и перстневидный хрящи, хуже визуализируется область черпаловидных хрящей. Для улучшения обозримости гортани и отдаления задней стенки ее от тел шейных позвонков обследуемому в момент экспозиции предлагают закрыть нос и сильно подуть в него (наподобие опыта Вальсальвы). Раздувание надгортанного пространства и гортаноглотки приводит к более отчетливому проявлению краев надгортанника, области черпаловидных хрящей и желудочков гортани.
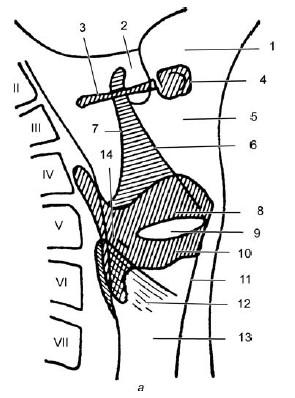
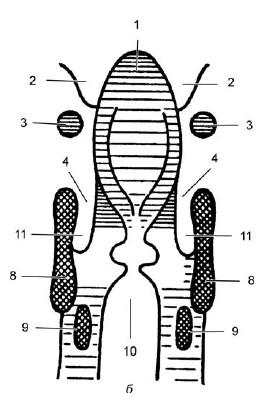
Рис. 19.15. Схематическое изображение опознавательных признаков гортани в боковой (а) и прямой (б) проекциях (по Земцову Г. В., 1958). Объяснения в тексте
При анализе результатов рентгенографического исследования гортани следует учитывать возраст больного и степень кальцификации хрящей гортани, островки которой появляются, начиная с 18-20-летнего возраста. Наиболее подвержен этому процессу щитовидный хрящ. Порядок последовательного появления участков кальцификации этого хряща указан на рис. 19.16.
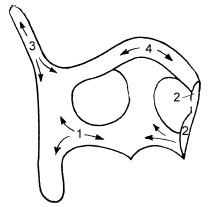
Рис. 19.16. Схема основных зон кальцификации щитовидного хряща в порядке их возникновения:
1 – основание; 2 – правая пластинка (в разрезе); 3 – верхний рог; 4 – угол щитовидного хряща (адамово яблоко)
Кальцификация перстневидного хряща начинается с верхнего края пластинки. Очаги кальцификации с возрастом увеличиваются, приобретая непредсказуемые индивидуальные формы. Раньше и интенсивнее кальцификация хрящей гортани происходит у мужчин.
В некоторых случаях прибегают к контрастной рентгенографии гортани с помощью метода аэрозольного напыления рентгеноконтрастного вещества (рис. 19.17).
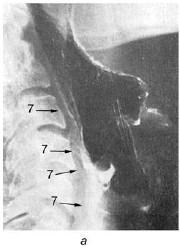
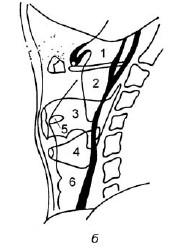
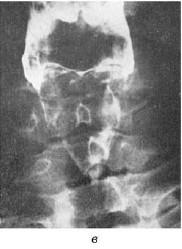
Рис. 19.17. Рентгенограмма гортани в боковой проекции с использованием рентгеноконтрастного вещества (а) и схематическое изображение ее опознавательных признаков (б); рентгенограмма гортани с напылением в прямой проекции (в) (по Pana I., 1973): 1 – ротоглотка; 2 – гортаноглотка; 3 – надскладочное пространство (rimavestibuli); 4 – подскладочное пространство (cavum inragloticum seu regio infraglotica); 5 – межскладочное пространство (rima glotidis); 6 – трахея; 7 – контуры гортани, визуализированные аэрозольным напылением контрастного вещества;
Методы функционального исследования гортани
При клиническом исследовании функций гортани в первую очередь рассматривают изменения дыхания и голосообразования, а также применение ряда лабораторных и функциональных методов. Ряд специальных методов применяется в фониатрии – разделе ларингологии, изучающем патологические состояния голосовой функции.
Исследование голосовой функции начинается уже во время беседы с больным при оценке его голоса и звуковых феноменов, возникающих при нарушении дыхательной функции гортани. Афония или дисфония, стридорозное или шумное дыхание, искаженный тембр голоса и другие феномены могут указывать на характер патологического процесса. Так, при объемных процессах гортани голос сдавлен, приглушен, его характерный индивидуальный тембр утрачен, нередко разговор прерывается медленным глубоким вдохом. Напротив, в «свежем» параличе суживателей голосовой щели голос как бы выдыхается почти беззвучно через зияющую голосовую щель, больному не хватает воздуха для произнесения целой фразы, поэтому его речь прерывается частыми вдохами, фраза фрагментируется на отдельные слова, во время разговора возникает гипервентиляция легких с дыхательными паузами. При хроническом процессе, когда компенсация голосовой функции происходит за счет других образований гортани, и в частности складок преддверия, голос становится грубым, низким с оттенком охриплости. При наличии на голосовой складке полипа, фибромы или папилломы голос становится как бы раздробленным, дрожащим, с примесями дополнительных звуков, возникающих в результате дрожания находящихся на голосовой складке образований. Стеноз гортани распознают по стридорозному звуку, возникающему во время вдоха.
Специальные исследования фонаторной функции необходимы лишь в тех случаях, когда обследованию подлежит лицо, гортань которого является рабочим органом, а продуктом этого органа – голос и речь. При этом объектами исследования становятся динамические показатели внешнего дыхания (пневмография), фонаторные экскурсии голосовых складок (ларингостробоскопия, электроглотография и др.). При помощи специальных методов исследуют кинематические параметры артикуляционного аппарата, формирующего звуки речи. С помощью специальных датчиков изучают аэродинамические показатели выдоха при пении и разговоре. Кроме того, в специальных лабораториях проводят спектрографическое исследование тональной структуры голоса у профессиональных певцов, определяют характеристики тембровой окраски их голоса, изучают такие феномены, как полетность голоса, певческие форманты, голосовая помехоустойчивость и т. д.
Методы визуализации двигательной функции гортани. С изобретением способа непрямой ларингоскопии за короткое время были выявлены почти все наиболее часто встречающиеся нарушения двигательной функции гортани. Однако с помощью этого способа возможно выявление лишь наиболее грубых нарушений подвижности голосовых складок, в то время как от исследователя ускользали нарушения, которые не поддаются регистрации невооруженным взглядом. В дальнейшем для исследования двигательной функции гортани стали применять различные устройства: сначала – светотехнические, основанные на стробоскопии; затем, с развитием электроники, – реоглотографию, электронную стробоскопию и т. п. Недостатком ларингостробоскопии является необходимость введения в надгортанное пространство регистрирующей оптической системы, что лишает возможности регистрации колебаний голосовых складок во время речевой артикуляции, свободного пения и т. д. Этих недостатков лишены методы, регистрирующие вибрацию гортани или изменение сопротивления высокочастотному электрическому току (реоглотография) во время фонации.
Виброметрия – один из наиболее эффективных методов исследования фонаторной функции гортани. Для этого используют акселерометры, в частности максимальный акселерометр, измеряющий момент достижения измеряемым участком вибрирующего тела заданной частоты звука или максимального ускорения в диапазоне фонируемых частот, т. е. параметров вибрации. При регистрации вибрации гортани используется пьезоэлектричекий датчик, генерирующий электрическое напряжение частотой его констрикции, равной частоте колебаний голосовых складок. Датчик крепится к наружной поверхности гортани и позволяет измерять ускорения от 1 см/с2 до 30 км/с2, т. е. в пределах 0,001-3000 g (g – ускорение свободного падения тела, равное 9,81 м/с2).
Реография гортани. Впервые выполнена французским ученым Филиппом Фабром в 1957 г. Названная им глотографией, она получила широкое распространение при изучении функциональных нарушений гортани в 60-70-е гг. XX в. Этот метод основан на том же принципе, что и реоэнцефалография (РЭГ), и предназначен для измерения сопротивления электрическому току, возникающему в тканях под влиянием протекающих в них биофизических процессов. Если при РЭГ измеряют изменение сопротивления электрическому току, возникающее при прохождении пульсовой волны через ткани головного мозга (изменение кровенаполнения мозга), то при глотографии измеряют сопротивление электрическому току голосовых складок, изменяющих длину и толщину при фонации. При реоларингографии изменение сопротивления электрическому току происходит синхронно с фонаторной вибрацией голосовых складок, во время которой они соприкасаются с частотой издаваемого звука, а также изменяют свою толщину и длину.
Реограмму регистрируют с помощью реографа, состоящего из блока питания, генератора слабого тока (10–20 мА) высокой частоты (16-300 кГц), усилителя, усиливающего пропускаемый через гортань ток, записывающего устройства и электродов, накладываемых на гортань. Электроды размещают так, чтобы исследуемые ткани находились между ними, т. е. в поле электрического тока. При глотографии по Фабру два электрода диаметром 10 мм, смазанные электродной пастой или покрытые тонкой фетровой прокладкой, пропитанной изотоническим раствором натрия хлорида, фиксируют эластичной повязкой на коже по обе стороны гортани в области проекции пластин щитовидного хряща.
Форма реоларингограммы отражает состояние двигательной функции голосовых складок. При спокойном дыхании реограмма представлена прямой линией, слегка ундулирующей в такт дыхательным экскурсиям голосовых складок. При фонации возникают осцилляции глотограммы, по форме близкие к синусоиде, амплитуда которых коррелирует с громкостью издаваемого звука, а частота равна частоте этого звука. В норме параметры глотограммы отличаются высоким постоянством и напоминают осцилляции микрофонного эффекта улитки. Нередко глотограмму регистрируют вместе с фонограммой. Такое исследование называют фоноглотографией.
При заболеваниях двигательного аппарата гортани, проявляющихся несмыканием голосовых складок, тугоподвижностью, парезами или механическим воздействием на них фибром, папиллом и других образований, регистрируются соответствующие изменения глотограммы, коррелирующие с характером патологии. При анализе результатов глотографического исследования следует иметь в виду, что параметры глотограммы зависят не только от степени и времени смыкания голосовых складок, но и от изменения их длины и толщины.
Функциональная рентгенотомография является методом выбора при исследовании двигательной функции гортани. Сущность метода заключается в проведении послойных фронтальных снимков гортани во время произнесения и пения гласных звуков различной тональности. Метод позволяет изучать моторную функцию голосовых складок в норме и при расстройствах голоса, связанных с переутомлением голосового аппарата, а также при различных органических заболеваниях гортани. Учитывают симметричность положения правой и левой половин гортани, равномерность сближения или расхождения голосовых складок, ширину голосовой щели и др. Так, в норме при фонации звука «и» наблюдается наибольшее сближение голосовых складок и симметричность экскурсии рентгеноконтрастных образований гортани.
Разновидностью функциональной рентгенотомографии гортани является рентгенокинография, при которой осуществляется покадровая съемка экскурсий подвижных элементов гортани с последующим анализом всех критериев этих экскурсий. Преимущество этого метода заключается в том, что при нем можно наблюдать работу голосового аппарата в динамике и при этом получать информацию о гортани в целом, визуализируя ее глубинные структуры, степень и симметричность их участия в фонаторном и дыхательном процессах.
Стробоскопия гортани является одним из важнейших методов изучения движений голосовых складок, позволяющим визуализировать их натуральные движения в адекватном для зрительного восприятия виде. Современные технические средства, используемые при стробоскопии гортани, позволяют «замедлять» видимое движение голосовых складок, «останавливать» их в любой фазе движения, регистрировать эти движения с помощью видеотехники с последующим детальным анализом.
Явление стробоскопии открыто в 1823 г. французским физиком Плато (J. Plateau) и независимо от него в 1833 г. немецким ученым Штампфером (S. Stampfer). В 1878 г. французский ларинголог Ортель (M. Ortel) впервые осуществил стробоскопический осмотр гортани при непрямой ларингоскопии с использованием зеркала Гарсии. В последние годы в связи с новыми технологическими разработками датской фирмы Bruel & Kjaer, производящей многоцелевые видеостробоскопы, проблема стробоскопии гортани получила дальнейшее развитие. Метод основан исключительно на физиологических свойствах органа зрения и соответствующих световых эффектах, позволяющих фрагментировать картину движений голосовых складок и адаптировать ее к физиологическим возможностям человеческого глаза. Стробоскопический эффект – это результат чисто физиологического феномена, проявляющегося в зрительной системе наблюдателя, своеобразная зрительная иллюзия, возникающая при периодическом освещении непрерывно движущегося объекта. Наблюдатель видит данный объект как бы перемещающимся скачками, поскольку промежуточное движение предмета между этими скачками выпадает из восприятия общей картины плавного движения ввиду периодического отсутствия освещения объекта наблюдения. Восприятие движения скачками происходит в том случае, если периоды отсутствия освещения достаточно велики и превышают критическую частоту слияния световых мельканий.
Зрительному восприятию свойственна определенная инерционность, проявляющаяся тем, что после экспозиции неподвижного объекта, например при помощи вспышки света, наблюдатель «видит» этот объект при отсутствии освещения еще в течение 0,143 с, после чего этот образ исчезает. Если время неосвещенности превышает 0,143 с, объект будет периодически появляться и исчезать; если частота световых мельканий окажется такой, что период неосвещенности будет меньше указанной величины, объект будет восприниматься как постоянно освещенный, т. е. восприниматься непрерывно.
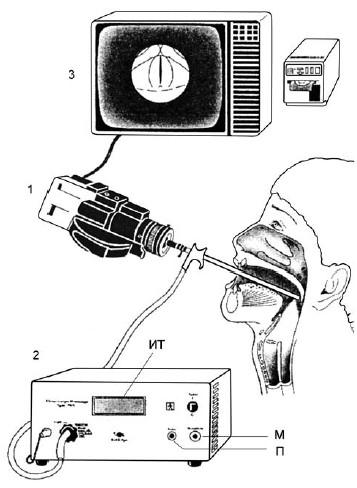
Рис. 19.18. Блок-схема видеостробоскопической установки (модель 4914; фирма «Брюль и Кьер»):
1 – видеокамера с жестким эндоскопом; 2 – программный электронный стробоскопический блок управления; 3 – видеомонитор; М – гнездо для подключения микрофона; П – гнездо для подключения педали управления стробоскопом; ИТ – индикаторное табло
Изложенное справедливо и в отношении движущегося объекта, с той лишь разницей, что в период затемнения объект успевает переместиться на новое место, и если период перемещения больше 0,1 с, движение объекта будет восприниматься как скачкообразное, если меньше – как плавное, непрерывное. Таким образом, плавность или скачкообразность движения объекта при его периодическом освещении зависит от частоты световых мельканий и от инертности органа зрения, сохраняющей увиденную картинку в течение 0,1 с. Изменяя частоту освещения движущегося объекта, можно получать несколько типов стробоскопического эффекта – замедленного движения вперед (в сторону реального движения); неподвижности объекта; замедленного движение назад и др. Можно получать также и эффект скачкообразного движения вперед или назад, для этого необходимо, чтобы период неосвещенности превышал 0,1 с.



